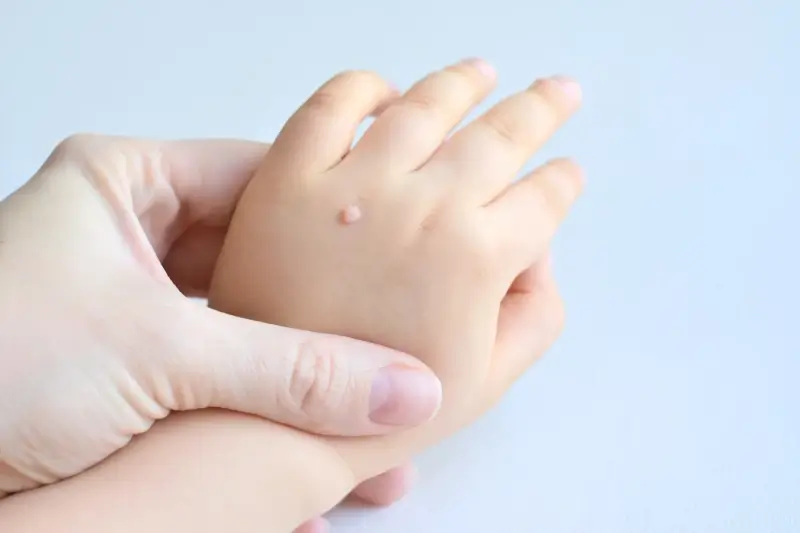
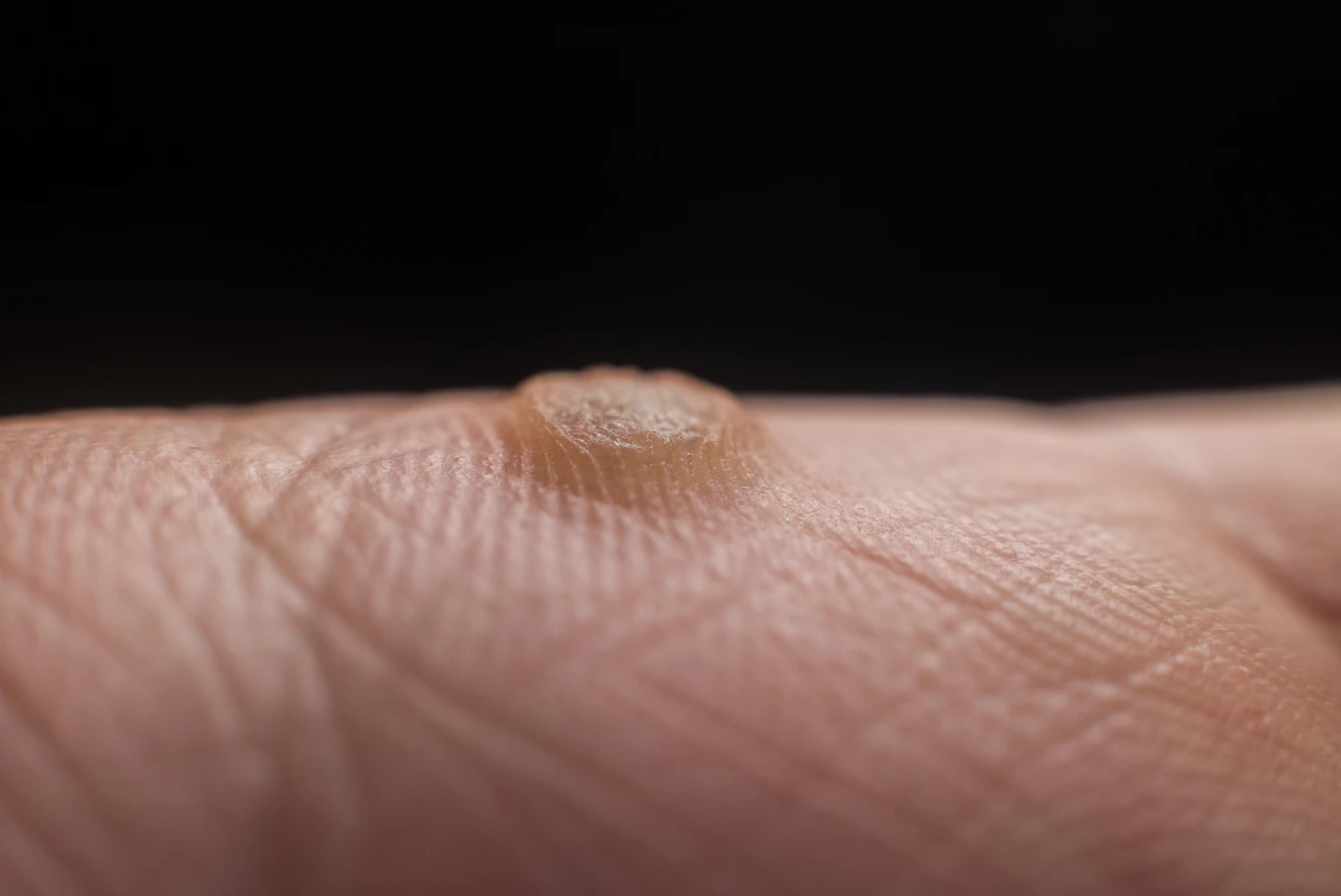
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które potrafią pojawić się w najmniej oczekiwanych momentach naszego życia. Choć często postrzegane jako niegroźne, ich obecność może być źródłem dyskomfortu, a czasem nawet bólu. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Te nieestetyczne zmiany skórne wywołane są przez wirusy brodawczaka ludzkiego (HPV), które wnikają do naskórka, powodując jego nadmierne rogowacenie. Istnieje ponad sto typów wirusa HPV, a każdy z nich ma tendencję do atakowania określonych obszarów ciała. Niektóre typy wirusa są odpowiedzialne za kurzajki na dłoniach i stopach, podczas gdy inne mogą prowadzić do powstawania brodawek płciowych. Zrozumienie, skąd się biorą kurzajki, pozwala nam lepiej chronić siebie i bliskich.
Wirusy HPV są niezwykle powszechne w naszym otoczeniu. Możemy się nimi zarazić poprzez bezpośredni kontakt ze skórą osoby zainfekowanej, a także przez kontakt z przedmiotami, na których wirus przetrwał – na przykład ręcznikami, obuwiem czy podłogą w miejscach publicznych, takich jak baseny czy siłownie. Co istotne, wirus może przenosić się również przez drobne skaleczenia, zadrapania czy otarcia naskórka, które stanowią otwartą bramę dla patogenu. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być różny – od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest wskazać dokładne źródło infekcji.
Rozpoznanie kurzajek zazwyczaj nie stanowi większego problemu. Mają one charakterystyczny, brodawkowaty wygląd, są lekko uniesione ponad powierzchnię skóry i mogą być szorstkie w dotyku. Ich kolor waha się od cielistego, przez białawy, aż po ciemniejszy, szary lub brązowy. Czasami można zaobserwować w nich drobne, czarne punkciki – są to zatkane naczynia krwionośne, które świadczą o obecności żywej tkanki wirusowej. Lokalizacja kurzajek jest również ważną wskazówką diagnostyczną. Najczęściej pojawiają się na dłoniach (zwane kurzajkami płaskimi lub brodawkami zwykłymi), palcach, stopach (brodawki podeszwowe, często bolesne podczas chodzenia) oraz na twarzy i szyi.
Główne przyczyny powstawania kurzajek u dorosłych i dzieci
Zastanawiając się, skąd się biorą kurzajki, należy przede wszystkim przyjrzeć się czynnikom zwiększającym podatność na infekcję wirusem HPV. Osłabiony układ odpornościowy jest jednym z kluczowych powodów, dla których wirus łatwiej może się rozwijać i powodować widoczne zmiany skórne. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy w okresie rekonwalescencji po infekcji, są bardziej narażone na rozwój kurzajek. Wirus HPV, który jest powszechnie obecny w środowisku, w silnym organizmie często jest skutecznie zwalczany przez naturalne mechanizmy obronne, nie dając żadnych objawów.
Kolejnym istotnym czynnikiem jest uszkodzenie naskórka. Nawet drobne skaleczenia, zadrapania, otarcia czy pęknięcia skóry stanowią idealne wrota dla wirusa. Dlatego też osoby, które często mają kontakt z wodą (np. pracownicy basenów, osoby wykonujące prace fizyczne), a także te zmagające się z problemem suchych, popękanych dłoni czy stóp, są bardziej narażone na zakażenie. Wirus HPV preferuje wilgotne środowisko, co tłumaczy, dlaczego miejsca takie jak baseny, sauny czy szatnie są często ogniskami zakażeń. U dzieci, które są bardziej aktywne fizycznie, częściej dochodzi do drobnych urazów skóry, a ich układ odpornościowy jest wciąż w fazie rozwoju, co czyni je bardziej podatnymi na infekcje wirusowe, w tym kurzajki.
Warto również wspomnieć o czynniku genetycznym, choć jego rola nie jest tak znacząca jak w przypadku wirusa czy stanu odporności. Niektóre osoby mogą mieć genetyczną predyspozycję do łatwiejszego zapadania na infekcje wirusowe, w tym do rozwoju kurzajek. Ponadto, nawyk obgryzania paznokci czy skubania skórek wokół paznokci, szczególnie u dzieci, może sprzyjać przenoszeniu wirusa z innych części ciała na dłonie, a także tworzeniu mikrourazów, przez które wirus łatwiej wnika do skóry.
Jak dochodzi do zakażenia wirusem HPV wywołującym kurzajki
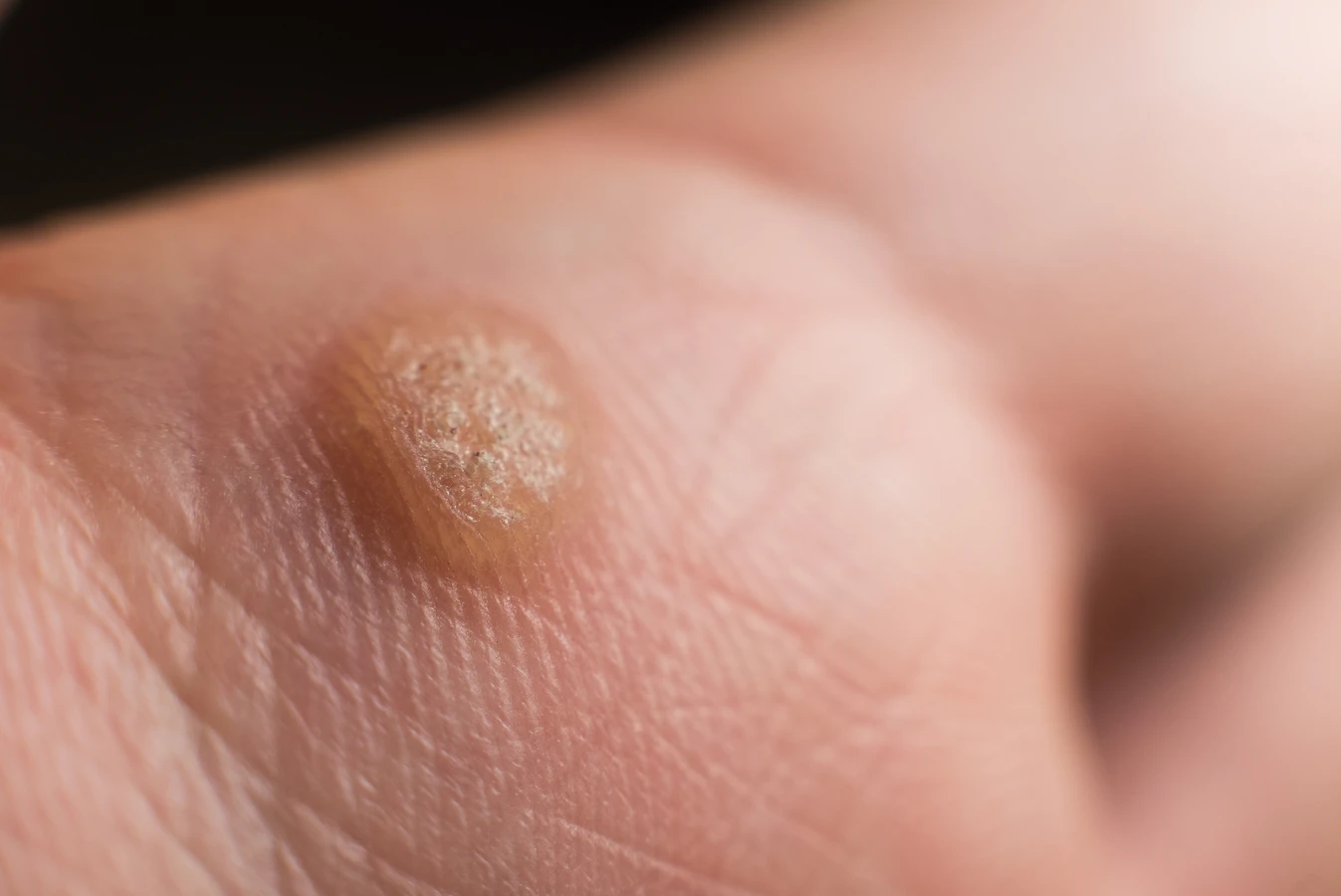
Szczególnie sprzyjającym środowiskiem dla rozprzestrzeniania się wirusa HPV są miejsca publiczne o dużej wilgotności i częstym kontakcie z innymi ludźmi. Mowa tu przede wszystkim o basenach, aquaparkach, siłowniach, łaźniach publicznych, saunach oraz wspólnych prysznicach. Na wilgotnych podłogach wirus może przetrwać przez dłuższy czas, czekając na kolejnego „gospodarza”. Zarazić się można również poprzez współdzielenie przedmiotów osobistego użytku, takich jak ręczniki, klapki, obuwie czy nawet przybory do pielęgnacji paznokci. Dlatego tak ważne jest unikanie pożyczania tych przedmiotów od innych osób i dbanie o higienę osobistą.
Warto podkreślić, że zakażenie wirusem HPV może nastąpić również w sposób pośredni. Jeśli osoba zainfekowana dotknie swojej kurzajki, a następnie dotknie innej powierzchni, może pozostawić na niej wirusy. Kolejna osoba, która dotknie tej skażonej powierzchni, a następnie przypadkiem dotknie swojej skóry, zwłaszcza jeśli jest ona uszkodzona, może się zarazić. Co więcej, możliwe jest również samozakażenie, czyli przeniesienie wirusa z jednej części ciała na inną. Na przykład, jeśli osoba ma kurzajkę na dłoni i dotknie nią twarzy lub innych miejsc na ciele, może tam dojść do powstania nowych brodawek. Ten mechanizm wyjaśnia, dlaczego kurzajki mogą pojawiać się w różnych lokalizacjach na ciele.
Czynniki ryzyka sprzyjające pojawieniu się kurzajek
Zrozumienie, skąd się biorą kurzajki, nie byłoby pełne bez analizy czynników ryzyka, które znacząco zwiększają prawdopodobieństwo zakażenia wirusem HPV i rozwoju brodawek. Jednym z najważniejszych czynników jest obniżona odporność organizmu. Kiedy układ immunologiczny jest osłabiony, na przykład w wyniku przewlekłego stresu, niedoboru snu, nieodpowiedniej diety, chorób przewlekłych (jak cukrzyca czy HIV) lub przyjmowania leków immunosupresyjnych po przeszczepach, wirus HPV ma znacznie ułatwione zadanie wniknięcia do komórek i wywołania infekcji. W takich sytuacjach nawet niewielka ekspozycja na wirusa może prowadzić do powstania kurzajki.
Kolejnym istotnym czynnikiem ryzyka jest uszkodzona lub zmiękczona skóra. Wilgotne środowisko, na przykład spędzanie dużo czasu w wodzie (baseny, praca zawodowa), może rozmiękczać naskórek, czyniąc go bardziej podatnym na penetrację wirusa. Podobnie, drobne urazy, skaleczenia, otarcia, pęknięcia skóry, a także choroby skóry takie jak egzema czy łuszczyca, które naruszają barierę ochronną skóry, znacząco zwiększają ryzyko zakażenia. Dlatego osoby pracujące w wilgotnym środowisku, pływacy, a także osoby z problemami skórnymi powinny zachować szczególną ostrożność.
Współdzielenie przedmiotów osobistych i kontakt z powierzchniami skalanymi przez wirusa to kolejne grupy czynników ryzyka. Szczególnie narażone są osoby korzystające z miejsc publicznych takich jak siłownie, sauny, szatnie, gdzie wirus może przetrwać na podłogach, matach czy sprzęcie. Pożyczanie ręczników, obuwia, a nawet przyborów kosmetycznych od osób zakażonych stanowi bezpośrednie ryzyko infekcji. Warto również zwrócić uwagę na nawykowe drapanie lub skubanie kurzajek – może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała, powodując samozakażenie i powstawanie nowych zmian.
Jak kurzajki przenoszą się w środowisku rodzinnym i społecznym
Gdy zastanawiamy się, skąd się biorą kurzajki, kluczowe jest zrozumienie dróg ich przenoszenia, zarówno w bliskim otoczeniu, jak i w szerszym kontekście społecznym. Wirus HPV, odpowiedzialny za powstawanie brodawek, jest wysoce zaraźliwy i może łatwo przenosić się między członkami rodziny. Dzieci, ze względu na bliski kontakt fizyczny, wspólne zabawy i często gorszą świadomość higieniczną, są szczególnie podatne na zakażenie. Jeśli jedno dziecko w rodzinie ma kurzajki, może łatwo przenieść wirusa na rodzeństwo poprzez bezpośredni kontakt, dotykanie tych samych zabawek czy wspólne korzystanie z łazienki.
Poza domem, środowisko społeczne stanowi kolejne potencjalne źródło zakażenia. Miejsca takie jak przedszkola, szkoły, internaty, czy placówki opieki zbiorowej to idealne warunki do rozprzestrzeniania się wirusa. Bezpośredni kontakt fizyczny między dziećmi, a także wspólne korzystanie z obiektów takich jak baseny, sale gimnastyczne, czy nawet wspólne ręczniki i inne przedmioty higieny osobistej, mogą prowadzić do szybkiego szerzenia się infekcji. Należy pamiętać, że wirus może przetrwać na powierzchniach takich jak podłogi w szatniach, matach do ćwiczeń czy sprzęcie sportowym, stanowiąc zagrożenie dla wielu osób.
Szczególną uwagę należy zwrócić na miejsca, gdzie panuje wysoka wilgotność, takie jak wspomniane już baseny, ale także sauny czy łaźnie publiczne. Wilgotna skóra jest bardziej podatna na zakażenie, a obecność wielu osób w jednym, często wilgotnym miejscu, stwarza doskonałe warunki do transmisji wirusa HPV. Nawet poprzez dotknięcie podłogi, na której znajdują się mikroskopijne drobinki skóry zakażonej osoby, można ulec infekcji, jeśli posiada się drobne skaleczenie lub otarcie na stopie. Dlatego tak ważne jest noszenie obuwia ochronnego w takich miejscach i dbanie o higienę stóp.
Jakie są rodzaje kurzajek i gdzie najczęściej występują
Zrozumienie, skąd się biorą kurzajki, jest łatwiejsze, gdy wiemy, że istnieją różne ich rodzaje, z których każdy ma swoje specyficzne cechy i preferencje lokalizacyjne. Najczęściej spotykanym typem są brodawki zwykłe, znane potocznie jako kurzajki. Charakteryzują się one szorstką, nierówną powierzchnią i często pojawiają się na palcach, dłoniach, łokciach i kolanach. Mogą być pojedyncze lub tworzyć grupy. Ich kolor jest zazwyczaj cielisty lub lekko szarawy.
Kolejnym powszechnym rodzajem są brodawki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają w głąb skóry, powodując ból i dyskomfort. Mogą przypominać odciski, ale charakterystyczne są drobne, czarne punkciki w ich wnętrzu, będące zatkanymi naczyniami krwionośnymi. Brodawki płaskie to kolejny typ, który zazwyczaj pojawia się na twarzy, szyi, dłoniach i ramionach. Są one mniejsze, gładsze i bardziej płaskie od brodawek zwykłych, często mają cielisty lub lekko różowy kolor i mogą występować w większej liczbie.
Istnieją również bardziej specyficzne rodzaje kurzajek. Brodawki nitkowate, o wydłużonym, cienkim kształcie, najczęściej pojawiają się na szyi, powiekach czy w okolicach ust. Brodawki okołopaznokciowe rozwijają się wokół paznokci u rąk i stóp, mogą być bolesne i utrudniać pielęgnację. Warto również wspomnieć o brodawkach płciowych (kłykcinach), wywoływanych przez inne typy wirusa HPV, które lokalizują się w okolicach narządów płciowych i odbytu. Zrozumienie, skąd się biorą kurzajki i jakie są ich rodzaje, jest kluczowe dla prawidłowej diagnozy i dobrania odpowiedniej metody leczenia.
Profilaktyka kurzajek jak unikać zakażenia wirusem HPV
Skoro już wiemy, skąd się biorą kurzajki, kluczowe staje się poznanie skutecznych metod profilaktyki, które pomogą uniknąć zakażenia wirusem HPV. Podstawą jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Zawsze noś klapki lub specjalne obuwie ochronne w takich miejscach jak baseny, sauny, łaźnie publiczne, siłownie oraz wspólne prysznice. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie skalanymi powierzchniami. Pamiętaj, aby po powrocie do domu dokładnie umyć i osuszyć stopy.
Unikaj współdzielenia przedmiotów osobistego użytku, takich jak ręczniki, obuwie, skarpetki, czy przybory do pielęgnacji paznokci. Wirus HPV może łatwo przenosić się na tych przedmiotach. Jeśli zauważysz u siebie kurzajki, unikaj ich drapania, skubania czy wycinania. Takie działania mogą prowadzić do rozprzestrzeniania się wirusa na inne części ciała (samozakażenie) lub do zakażenia innych osób w twoim otoczeniu. W przypadku skaleczeń, otarć czy pęknięć skóry, należy je niezwłocznie oczyścić i zabezpieczyć jałowym opatrunkiem, aby utrudnić wirusom wniknięcie do organizmu.
Warto również wzmacniać swój układ odpornościowy. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie nadmiernego stresu to kluczowe elementy wspierające naturalne mechanizmy obronne organizmu. Silna odporność sprawia, że organizm jest w stanie skuteczniej zwalczać wirusy, w tym wirusa HPV, zanim zdążą one wywołać widoczne zmiany skórne. Szczepienia przeciwko niektórym typom wirusa HPV, choć głównie kojarzone z profilaktyką raka szyjki macicy, mogą również chronić przed niektórymi typami brodawek, w tym brodawkami płciowymi.
Sposoby leczenia kurzajek gdy już się pojawią
Nawet przy najlepszej profilaktyce, kurzajki mogą się pojawić. Zrozumienie, skąd się biorą, jest pierwszym krokiem, a drugim jest poznanie dostępnych metod leczenia. Wiele kurzajek znika samoistnie w ciągu kilku miesięcy lub lat, gdy układ odpornościowy zwalczy wirusa. Jednak ze względów estetycznych, bólowych lub zapobiegania dalszemu rozprzestrzenianiu, często decydujemy się na leczenie. Metody terapeutyczne można podzielić na domowe sposoby, leczenie dostępne bez recepty oraz metody stosowane przez lekarzy.
Wśród domowych sposobów, które mogą pomóc, choć ich skuteczność nie zawsze jest gwarantowana, znajduje się stosowanie kwasu salicylowego, który jest dostępny w aptekach bez recepty w postaci plastrów, płynów czy maści. Kwas salicylowy działa złuszczająco, pomagając stopniowo usuwać warstwy brodawki. Inne popularne, choć mniej udowodnione naukowo metody, obejmują okłady z octu jabłkowego czy czosnku, a także przykładanie do kurzajki kawałka skórki z banana. Ważne jest, aby być cierpliwym i stosować te metody regularnie, a także chronić otaczającą zdrową skórę przed podrażnieniem.
Profesjonalne metody leczenia, stosowane przez lekarzy dermatologów, obejmują krioterapię (zamrażanie brodawki ciekłym azotem), elektrokoagulację (wypalanie kurzajki prądem), laseroterapię, a także metody chirurgiczne polegające na wycięciu zmiany. W niektórych przypadkach lekarz może również przepisać leki na receptę, takie jak kremy czy maści zawierające silniejsze substancje keratolityczne lub immunomodulujące. Wybór metody leczenia zależy od rodzaju, lokalizacji, wielkości kurzajki oraz indywidualnych cech pacjenta. Zawsze warto skonsultować się z lekarzem, aby dobrać najbezpieczniejszą i najskuteczniejszą strategię terapeutyczną.
„`