Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Za ich pojawienie się odpowiadają wirusy brodawczaka ludzkiego (HPV – Human Papillomavirus). Istnieje ponad sto typów wirusa HPV, a każdy z nich może prowadzić do powstania kurzajek w różnych lokalizacjach na ciele. Te niepozorne zmiany skórne, choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a czasem również wstydliwe. Zrozumienie mechanizmu ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia.
Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi powierzchniami. Wirus potrzebuje drobnych uszkodzeń naskórka, aby wniknąć do organizmu i rozpocząć namnażanie. Takie mikrourazy mogą powstać podczas codziennych czynności, na przykład podczas chodzenia boso po wilgotnych powierzchniach (baseny, szatnie), czy w wyniku otarć naskórka. Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest ustalić dokładne źródło zakażenia.
Imunologiczny status organizmu odgrywa znaczącą rolę w rozwoju kurzajek. Osoby z osłabionym układem odpornościowym, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, czy zmagające się z chorobami przewlekłymi, są bardziej podatne na infekcję HPV i częściej borykają się z nawracającymi brodawkami. Dzieci, ze względu na wciąż rozwijający się system odpornościowy, są szczególnie narażone na zakażenie wirusem HPV i rozwój kurzajek. Z drugiej strony, silna odporność może skutecznie zwalczyć wirusa, nie dopuszczając do powstania widocznych zmian skórnych lub powodując ich samoistne ustąpienie.
Czynniki sprzyjające zakażeniu wirusem HPV i powstawaniu kurzajek
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia wirusem HPV i tym samym pojawienia się kurzajek. Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i namnażania się wirusa. Dlatego też miejsca publiczne, takie jak baseny, sauny, siłownie, czy wspólne prysznice, są potencjalnym źródłem infekcji. Noszenie obuwia ochronnego w takich miejscach jest jednym z najprostszych i najskuteczniejszych sposobów na zminimalizowanie ryzyka zakażenia wirusem brodawczaka ludzkiego.
Uszkodzenia skóry, nawet te najmniejsze, otwierają wirusowi drogę do wniknięcia. Drobne skaleczenia, zadrapania, otarcia, pęknięcia naskórka, a nawet sucha i popękana skóra mogą ułatwić wirusowi HPV rozpoczęcie infekcji. Należy zatem dbać o higienę skóry, unikać nadmiernego wysuszania, a w razie wystąpienia drobnych urazów, odpowiednio je pielęgnować i chronić przed zanieczyszczeniem. Szczególnie narażone są dłonie, które mają częsty kontakt z różnymi powierzchniami, oraz stopy, które mogą ulec uszkodzeniu podczas chodzenia.
System odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. Kiedy układ odpornościowy jest osłabiony, wirus ma większą szansę na rozwój i wywołanie zmian skórnych. Czynniki takie jak przewlekły stres, niedobory żywieniowe, brak wystarczającej ilości snu, choroby przewlekłe, czy przyjmowanie leków immunosupresyjnych mogą negatywnie wpływać na funkcjonowanie układu odpornościowego. W takich sytuacjach organizm jest mniej skuteczny w zwalczaniu infekcji, co może prowadzić do częstszego pojawiania się i trudniejszego leczenia kurzajek.
- Bezpośredni kontakt z zakażoną skórą
- Kontakt z przedmiotami i powierzchniami zanieczyszczonymi wirusem HPV
- Osłabiony układ odpornościowy organizmu
- Wilgotne i ciepłe środowisko sprzyjające namnażaniu wirusa
- Mikrouszkodzenia naskórka ułatwiające wnikanie wirusa
- Długotrwałe korzystanie z miejsc publicznych o podwyższonym ryzyku zakażenia (baseny, sauny)
- Niewłaściwa higena osobista
- Wspólne używanie ręczników, obuwia, czy narzędzi do pielęgnacji
Różne rodzaje kurzajek i ich specyficzne lokalizacje
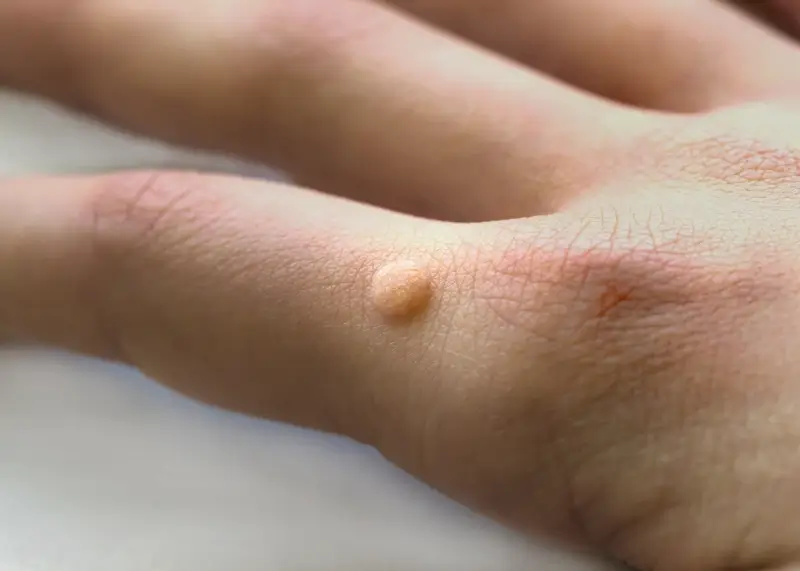
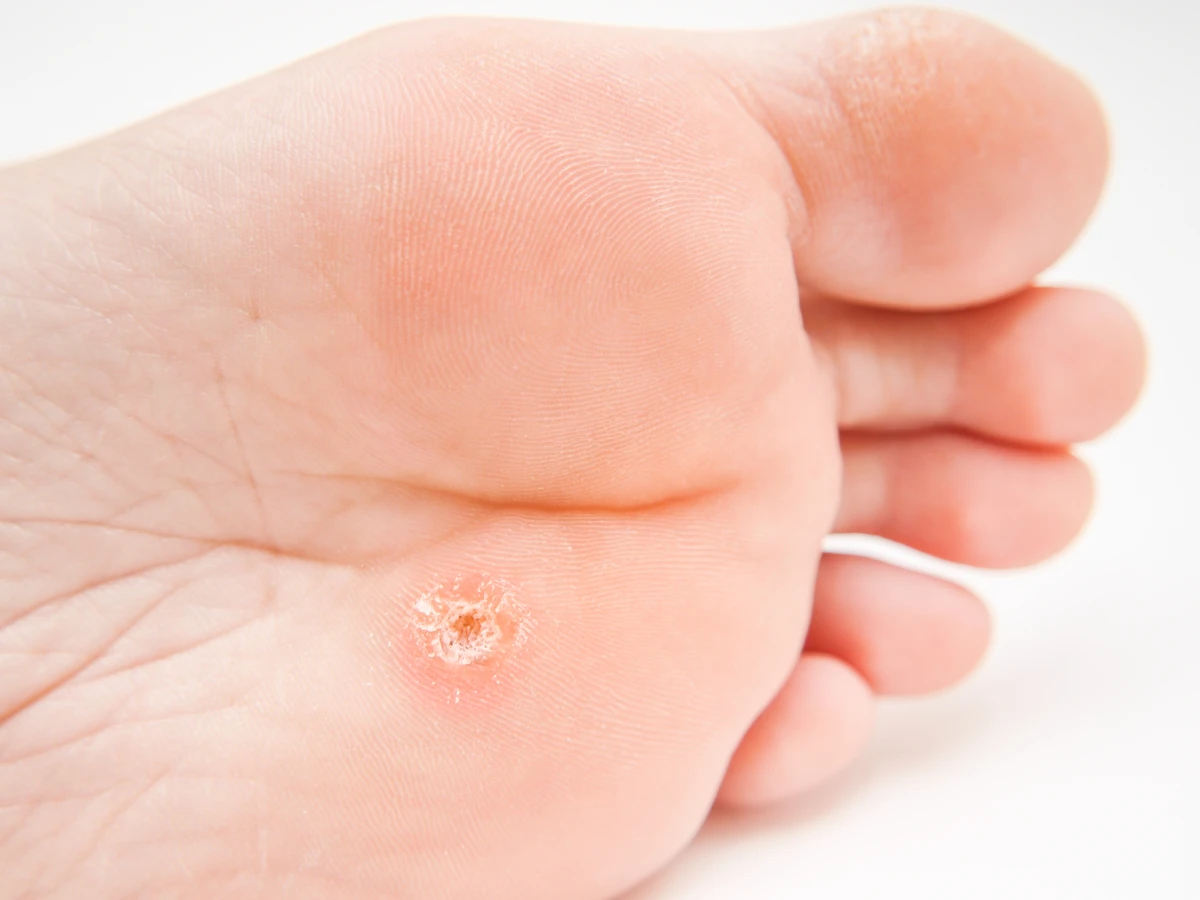
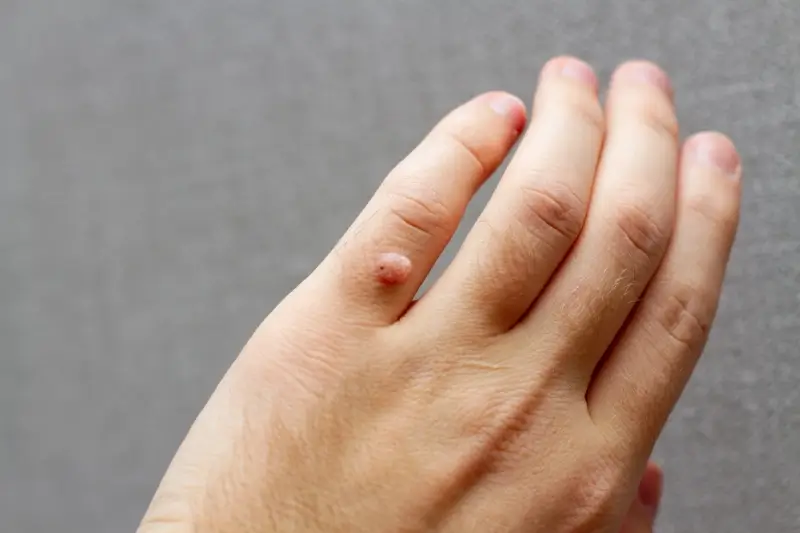
Najczęściej spotykane są brodawki zwykłe, które zazwyczaj pojawiają się na palcach, dłoniach i stopach. Mają chropowatą, twardą powierzchnię i często przypominają kalafior. Brodawki stóp, zwane również kurzajkami podeszwowymi, mogą być bardzo bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Czasami pokryte są zrogowaciałym naskórkiem, co utrudnia ich rozpoznanie. Z kolei brodawki płaskie, choć mniej powszechne, charakteryzują się gładką powierzchnią i zazwyczaj występują na twarzy, szyi oraz grzbietach dłoni. Mają tendencję do występowania w większej liczbie.
Inne rodzaje kurzajek to brodawki nitkowate, które przybierają postać cienkich, miękkich wyrostków i najczęściej pojawiają się w okolicach ust, nosa i oczu. Są one bardziej estetycznym problemem niż przyczyną bólu. Brodawki mozaikowe to skupiska kilku brodawek, które tworzą większą, niejednolitą zmianę. Często pojawiają się na stopach i dłoniach. Wreszcie, brodawki płciowe, czyli kłykciny, są przenoszone drogą płciową i wymagają specyficznego leczenia, ponieważ mogą mieć poważniejsze konsekwencje zdrowotne.
Jak wirus HPV przechodzi z osoby na osobę i wywołuje zmiany skórne
Wirus brodawczaka ludzkiego (HPV) jest niezwykle powszechny i może przenosić się na wiele sposobów, co tłumaczy, dlaczego kurzajki są tak często spotykane. Podstawowym mechanizmem transmisji jest bezpośredni kontakt skóra-do-skóry z osobą zakażoną. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry lub skóry innej osoby, może spowodować przeniesienie wirusa. Ponieważ wirus HPV znajduje się na powierzchni skóry, nawet niewielkie uszkodzenie naskórka wystarcza, aby umożliwić mu wniknięcie do organizmu i rozpoczęcie infekcji.
Innym częstym sposobem rozprzestrzeniania się wirusa jest kontakt pośredni, poprzez zanieczyszczone przedmioty i powierzchnie. Dotyczy to szczególnie miejsc o podwyższonej wilgotności, gdzie wirus może przetrwać dłużej. Miejsca takie jak wspomniane wcześniej baseny, szatnie, sauny, ale także wspólne ręczniki, dywaniki łazienkowe, czy narzędzia do manicure i pedicure, mogą stać się rezerwuarem wirusa. Dzielenie się osobistymi przedmiotami, które mają kontakt ze skórą, znacząco zwiększa ryzyko zakażenia.
Samo zakażenie wirusem HPV nie zawsze prowadzi do powstania widocznych kurzajek. Odpowiedź immunologiczna organizmu jest kluczowa. Jeśli układ odpornościowy jest silny, może skutecznie zwalczyć wirusa, nie dopuszczając do jego namnażania i rozwoju zmian skórnych. Jednak w przypadku osłabienia odporności, wirus może przejść w fazę aktywną, powodując niekontrolowany wzrost komórek naskórka, co manifestuje się jako kurzajka. Wirus HPV pozostaje w organizmie, nawet po ustąpieniu widocznych zmian, co oznacza, że może reaktywować się w przyszłości, szczególnie w okresach obniżonej odporności.
W jaki sposób układ odpornościowy walczy z wirusem HPV i czy to wystarcza
Układ odpornościowy jest naszą naturalną linią obrony przed różnego rodzaju patogenami, w tym przed wirusem brodawczaka ludzkiego (HPV). Kiedy wirus dostanie się do organizmu, komórki odpornościowe rozpoznają go jako obcy czynnik i rozpoczynają odpowiedź immunologiczną. Komórki takie jak limfocyty T odgrywają kluczową rolę w niszczeniu zainfekowanych komórek, podczas gdy przeciwciała mogą neutralizować wirusa, zapobiegając jego dalszemu rozprzestrzenianiu się.
Jednakże, wirus HPV jest podstępny i potrafi częściowo unikać wykrycia przez układ odpornościowy. Niektóre typy wirusa HPV mają zdolność do pozostawania w stanie uśpienia w komórkach naskórka przez długi czas, zanim rozpoczną namnażanie i spowodują powstanie widocznych zmian. Ponadto, odpowiedź immunologiczna na wirusa HPV może być różna u poszczególnych osób. Osoby z dobrze funkcjonującym układem odpornościowym są w stanie samodzielnie zwalczyć infekcję, co prowadzi do samoistnego zaniku kurzajek po pewnym czasie. Szacuje się, że nawet do 70% kurzajek może ustąpić samoistnie w ciągu dwóch lat.
W przypadkach, gdy układ odpornościowy nie jest w stanie skutecznie zwalczyć wirusa, lub gdy infekcja jest szczególnie rozległa, konieczne może być wspomaganie organizmu w walce z infekcją. W takich sytuacjach z pomocą przychodzą metody leczenia, które mają na celu usunięcie zainfekowanej tkanki i stymulację odpowiedzi immunologicznej. Należą do nich metody fizyczne, takie jak krioterapię (wymrażanie), elektrokoagulację (wypalanie) czy laseroterapię, a także metody farmakologiczne, obejmujące preparaty z kwasem salicylowym lub mocznikiem, które pomagają usunąć zrogowaciały naskórek. W niektórych przypadkach lekarz może zalecić terapię wspomagającą, mającą na celu wzmocnienie odporności organizmu.
W jaki sposób można zapobiegać pojawieniu się nowych kurzajek na skórze
Zapobieganie powstawaniu nowych kurzajek opiera się przede wszystkim na unikania kontaktu z wirusem HPV oraz na dbaniu o ogólny stan zdrowia i odporność organizmu. Podstawą jest unikanie bezpośredniego kontaktu ze zmianami skórnymi u innych osób. Jeśli ktoś w Twoim otoczeniu ma kurzajki, staraj się unikać dzielenia się z tą osobą ręcznikami, ubraniami czy narzędziami osobistymi.
Szczególnie ważne jest przestrzeganie zasad higieny w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Na basenach, saunach, siłowniach czy w publicznych łazienkach zawsze należy nosić klapki lub inne obuwie ochronne. Po skorzystaniu z takich miejsc warto dokładnie umyć i osuszyć stopy, a także zastosować preparaty nawilżające, aby zapobiec pękaniu naskórka. Unikaj chodzenia boso po wilgotnych powierzchniach.
Dbanie o silny układ odpornościowy jest kluczowe w profilaktyce kurzajek. Oznacza to prowadzenie zdrowego trybu życia, który obejmuje zbilansowaną dietę bogatą w witaminy i minerały, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie nadmiernego stresu. Wzmocniony organizm jest w stanie skuteczniej zwalczać wirusa HPV, zanim ten zdąży wywołać widoczne zmiany skórne. Warto pamiętać, że niektóre typy wirusa HPV można zwalczać za pomocą szczepień, co stanowi dodatkowe zabezpieczenie, szczególnie przed typami wirusa odpowiedzialnymi za rozwój raka szyjki macicy.
- Unikaj bezpośredniego kontaktu z kurzajkami innych osób.
- Nie dziel się osobistymi przedmiotami, takimi jak ręczniki, obuwie, czy narzędzia do pielęgnacji.
- W miejscach publicznych (baseny, sauny, siłownie) zawsze noś obuwie ochronne.
- Dbaj o higienę stóp, dokładnie je myj i osuszaj, stosuj preparaty nawilżające.
- Unikaj dotykania własnych kurzajek, aby nie rozsiać wirusa na inne części ciała.
- Wzmocnij swój układ odpornościowy poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu.
- W przypadku skaleczeń lub otarć, odpowiednio je zabezpiecz i pielęgnuj.
- Rozważ szczepienie przeciwko wirusowi HPV, jeśli jest to wskazane.
Kiedy należy udać się do lekarza z problemem kurzajek
Chociaż większość kurzajek jest łagodna i można je leczyć domowymi sposobami lub w aptece, istnieją sytuacje, w których konsultacja lekarska jest niezbędna. Zawsze warto skonsultować się z lekarzem dermatologiem, jeśli nie masz pewności co do diagnozy i podejrzewasz, że zmiana skórna może być czymś więcej niż tylko kurzajką. Niektóre inne zmiany skórne, jak na przykład znamiona czy nowotwory skóry, mogą na pierwszy rzut oka przypominać brodawki, dlatego trafna diagnoza jest kluczowa.
Szczególną uwagę należy zwrócić na kurzajki, które są bardzo bolesne, szybko rosną, zmieniają kolor, krwawią lub wykazują oznaki stanu zapalnego (zaczerwienienie, obrzęk, wydzielina). Takie objawy mogą świadczyć o powikłaniach lub o bardziej złożonym problemie. Jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych, lub jeśli masz ich bardzo dużo i nawracają pomimo stosowania domowych metod leczenia, również powinieneś zasięgnąć porady lekarza. W przypadku osób z osłabionym układem odpornościowym, nawet niewielkie kurzajki mogą wymagać profesjonalnej oceny.
Lekarz, po przeprowadzeniu badania i postawieniu trafnej diagnozy, zaproponuje najskuteczniejsze metody leczenia. Mogą to być zabiegi ambulatoryjne, takie jak kriochirurgia, elektrokoagulacja, laseroterapia, czy chirurgiczne usunięcie zmian. W niektórych przypadkach lekarz może zalecić leczenie farmakologiczne, w tym leki o silniejszym działaniu, które nie są dostępne bez recepty. W przypadku brodawek płciowych, konsultacja lekarska jest absolutnie konieczna, ponieważ wymagają one specyficznego i często wieloetapowego leczenia.
„`