„`html
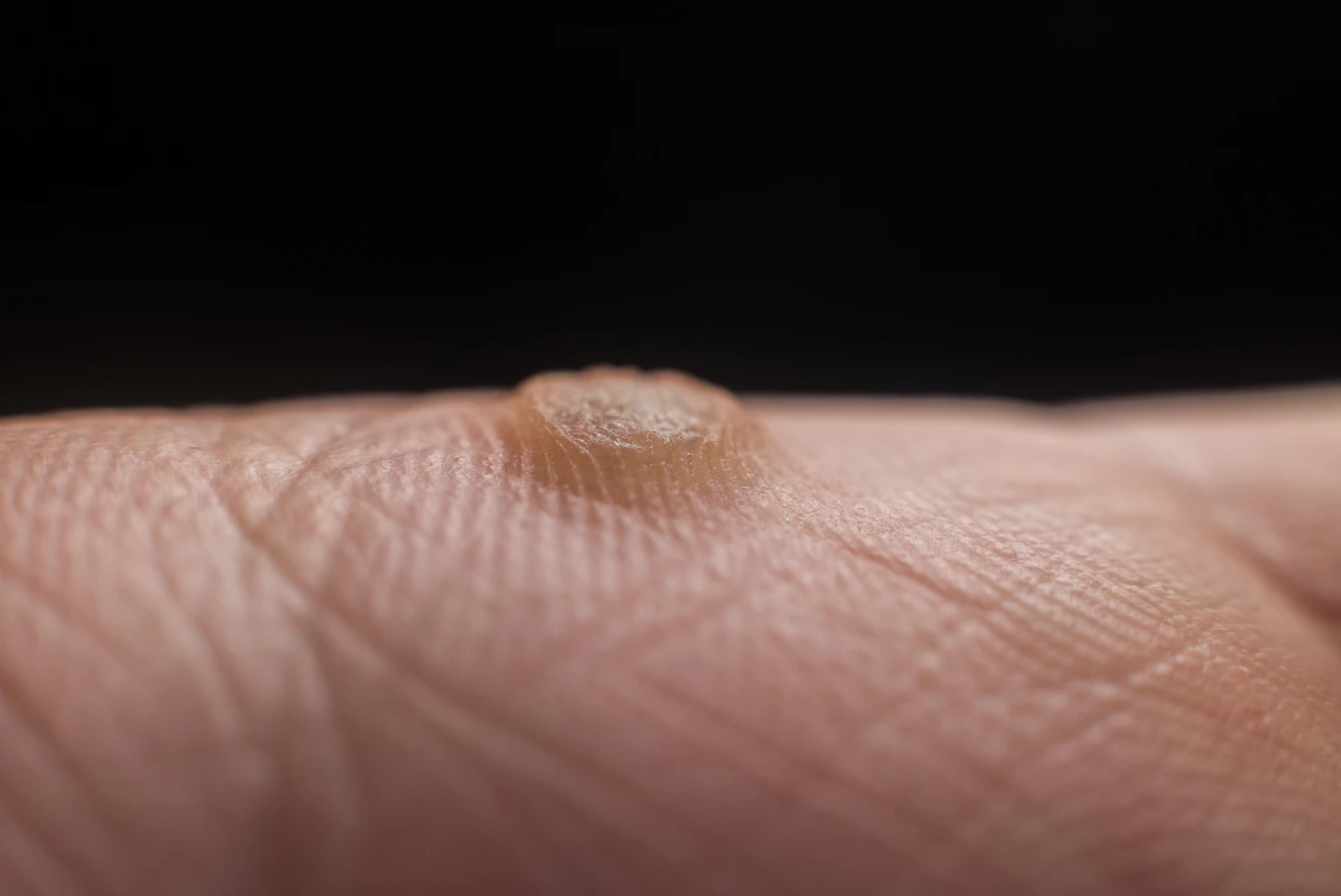
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne i trudne do usunięcia. Zrozumienie mechanizmu ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia.
Wirus HPV, odpowiedzialny za kurzajki, jest niezwykle rozpowszechniony. Istnieje ponad sto jego typów, z których wiele atakuje skórę. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zarażonej lub poprzez kontakt z zainfekowanymi powierzchniami, takimi jak podłogi w miejscach publicznych (baseny, siłownie), wspólne ręczniki czy obuwie. Wirus wnika do organizmu przez drobne skaleczenia, zadrapania lub inne uszkodzenia naskórka, gdzie namnaża się i powoduje niekontrolowany wzrost komórek skóry, tworząc charakterystyczne brodawki.
Częstość występowania kurzajek jest różna i zależy od wielu czynników, w tym od wieku, stanu układu odpornościowego oraz nawyków higienicznych. Dzieci i młodzież są szczególnie podatne na zakażenie ze względu na częstszy kontakt fizyczny i potencjalnie słabszy jeszcze układ odpornościowy. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub infekcji wirusem HIV, również należą do grupy podwyższonego ryzyka.
Jakie czynniki sprzyjają powstawaniu kurzajek na skórze
Powstawanie kurzajek na skórze nie jest wyłącznie kwestią bezpośredniego kontaktu z wirusem. Istnieje szereg czynników, które mogą znacząco zwiększyć prawdopodobieństwo zakażenia i rozwoju brodawek. Zrozumienie tych zależności pozwala na podjęcie świadomych działań profilaktycznych, minimalizując ryzyko pojawienia się niechcianych zmian.
Jednym z kluczowych czynników jest stan bariery ochronnej skóry. Wirus HPV ma ułatwiony dostęp do organizmu przez uszkodzony naskórek. Drobne skaleczenia, otarcia, pęknięcia skóry, a nawet suchość i łuszczenie się naskórka stają się bramą dla patogenu. Dlatego tak ważne jest dbanie o kondycję skóry, zwłaszcza dłoni i stóp, które są najbardziej narażone na urazy i kontakt z zanieczyszczeniami.
Wilgotne środowisko sprzyja namnażaniu się wirusa HPV i ułatwia jego przenoszenie. Miejsca takie jak baseny, sauny, szatnie czy sale gimnastyczne, gdzie panuje podwyższona wilgotność, stają się idealnym siedliskiem dla wirusa. Noszenie nieoddychającego obuwia, które powoduje nadmierne pocenie się stóp, również tworzy dogodne warunki do rozwoju kurzajek, szczególnie na stopach. Z tego powodu zaleca się unikanie chodzenia boso w miejscach publicznych o podwyższonej wilgotności i wybieranie obuwia wykonanego z naturalnych, przewiewnych materiałów.
- Osłabiony układ odpornościowy: Osoby z obniżoną odpornością, spowodowaną chorobami autoimmunologicznymi, terapiami antynowotworowymi, przyjmowaniem leków immunosupresyjnych lub infekcjami wirusowymi, są bardziej podatne na zakażenie wirusem HPV.
- Drobne urazy i uszkodzenia skóry: Naskórek pozbawiony ciągłości stanowi łatwy cel dla wirusa. Zadrapania, skaleczenia, pęknięcia skóry, a nawet ukąszenia owadów mogą umożliwić wnikanie wirusa do organizmu.
- Przewlekły kontakt z wilgocią: Długotrwałe narażenie skóry na wilgoć, na przykład w wyniku pracy w mokrym środowisku lub noszenia nieprzewiewnego obuwia, osłabia jej barierę ochronną i sprzyja infekcjom wirusowymi.
- Wiek: Dzieci i młodzież, ze względu na dynamiczny rozwój układu odpornościowego i częstszy kontakt z rówieśnikami, są bardziej narażone na zakażenie wirusem HPV.
- Niewłaściwa higiena osobista: Zaniedbanie higieny, szczególnie dłoni i stóp, może przyczynić się do łatwiejszego przenoszenia wirusa z zainfekowanych powierzchni na skórę.
Gdzie najczęściej pojawiają się kurzajki i ich rodzaje
Kurzajki, będące wynikiem infekcji wirusem HPV, mogą lokalizować się w różnych miejscach na ciele, przy czym niektóre lokalizacje są znacznie częstsze niż inne. Zidentyfikowanie typu brodawki i jej umiejscowienia pomaga w doborze odpowiedniej metody leczenia oraz w zrozumieniu specyfiki zakażenia.
Najczęściej kurzajki atakują dłonie i stopy. Na dłoniach manifestują się zazwyczaj jako brodawki zwykłe, które charakteryzują się szorstką, grudkowatą powierzchnią i mogą występować pojedynczo lub w skupiskach. Często pojawiają się na palcach, grzbietach dłoni, a także w okolicy paznokci, gdzie mogą być szczególnie bolesne i trudne do usunięcia. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być bardzo dokuczliwe ze względu na nacisk wywierany przez ciężar ciała. Często rosną do wewnątrz, tworząc twarde, bolesne odciski, które mogą utrudniać chodzenie.
Inne lokalizacje obejmują twarz, szyję, a nawet okolice narządów płciowych. Brodawki na twarzy mogą przyjmować postać brodawek płaskich, które są mniejsze, gładsze i często występują w większej liczbie. Na szyi mogą pojawiać się brodawki nitkowate, zwane też acuminata, które są wydłużone i cienkie. W przypadku brodawek płciowych, są one wywoływane przez specyficzne typy wirusa HPV i wymagają odrębnego podejścia diagnostycznego i terapeutycznego, często konsultacji z lekarzem specjalistą.
- Brodawki zwykłe: Najczęściej występujące, pojawiają się głównie na dłoniach, palcach i kolanach. Mają szorstką, grudkowatą powierzchnię.
- Brodawki podeszwowe: Lokalizują się na podeszwach stóp, często rosną do wewnątrz pod wpływem nacisku, powodując ból podczas chodzenia. Mogą przypominać odciski.
- Brodawki płaskie: Zazwyczaj mniejsze i gładsze od brodawek zwykłych, występują często na twarzy, szyi i grzbietach dłoni. Mogą mieć kolor skóry lub być lekko brązowe.
- Brodawki nitkowate (acuminata): Długie, cienkie narośla pojawiające się najczęściej na szyi, powiekach i pod pachami.
- Brodawki mozaikowe: Są to skupiska drobnych brodawek, które tworzą większą, płaską zmianę.
Jak wirus HPV powoduje powstawanie kurzajek
Mechanizm powstawania kurzajek jest ściśle związany z biologią wirusa brodawczaka ludzkiego (HPV). Po wniknięciu do organizmu, wirus ten celuje w komórki naskórka, powodując ich nieprawidłowy wzrost i proliferację. Zrozumienie tego procesu jest kluczowe dla efektywnego zwalczania tych zmian.
Po przedostaniu się do naskórka, zazwyczaj przez mikrourazy lub pęknięcia skóry, wirus HPV zaczyna infekować komórki warstwy podstawnej naskórka. Tam wirus pozostaje w stanie utajonym, nie wywołując natychmiastowych objawów. Po pewnym czasie, gdy warunki są sprzyjające, wirus zaczyna się namnażać.
Namnażanie wirusa HPV jest ściśle powiązane z cyklem życia komórek naskórka. Wirus wykorzystuje mechanizmy komórkowe gospodarza do replikacji swojego materiału genetycznego. W efekcie dochodzi do przyspieszonego podziału zainfekowanych komórek, co prowadzi do powstania widocznych zmian skórnych – brodawek. Komórki zainfekowane wirusem HPV mają zmienioną strukturę i wygląd, co jest widoczne pod mikroskopem, ale także makroskopowo w postaci charakterystycznych narośli.
Czas inkubacji wirusa HPV może być różny, od kilku tygodni do nawet kilku miesięcy. W tym okresie wirus może być już obecny na skórze i zdolny do zarażania innych osób, nawet zanim pojawią się widoczne brodawki. Ponadto, wirus HPV posiada zdolność do rozprzestrzeniania się na inne obszary ciała osoby zainfekowanej, co prowadzi do powstawania nowych kurzajek w różnych miejscach.
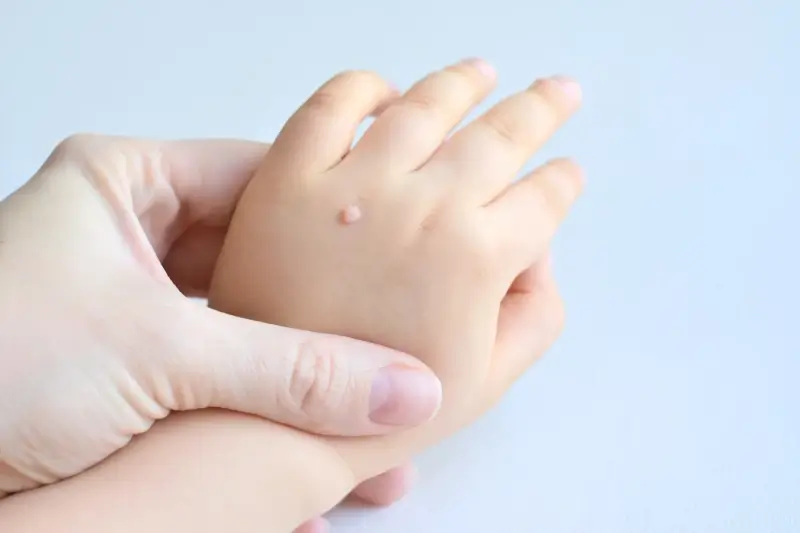
Skąd się biorą kurzajki u dzieci i jak im pomóc
Kurzajki u dzieci to częsty problem, który może budzić niepokój u rodziców. Ponieważ układ odpornościowy dzieci wciąż się rozwija, są one bardziej podatne na infekcje wirusowe, w tym te wywoływane przez HPV. Zrozumienie przyczyn i sposobów radzenia sobie z kurzajkami u najmłodszych jest kluczowe dla ich zdrowia i komfortu.
Dzieci często łapią kurzajki w miejscach, gdzie spędzają czas z rówieśnikami. Przedszkola, szkoły, place zabaw, a zwłaszcza baseny i inne obiekty rekreacyjne, gdzie panuje wilgotne środowisko, są idealnym środowiskiem dla wirusa HPV. Dzieci mają tendencję do częstszego kontaktu fizycznego, dzielenia się zabawkami i przedmiotami, co ułatwia przenoszenie wirusa. Dodatkowo, dzieci często obgryzają paznokcie lub drapią skórę, tworząc mikrouszkodzenia, przez które wirus może łatwiej wniknąć.
Kiedy dziecko pojawi się kurzajka, ważne jest, aby zachować spokój i podjąć odpowiednie kroki. Po pierwsze, należy potwierdzić, że jest to rzeczywiście kurzajka, a nie inna zmiana skórna. W razie wątpliwości warto skonsultować się z pediatrą lub dermatologiem. Po postawieniu diagnozy, lekarz może zalecić odpowiednią metodę leczenia. Metody te powinny być dostosowane do wieku dziecka i jego tolerancji na ból.
Ważnym elementem jest również edukacja dziecka w zakresie higieny. Należy uczyć je, aby nie drapało kurzajek, nie dzieliło się ręcznikami ani innymi osobistymi przedmiotami. W miejscach publicznych, takich jak baseny, warto stosować klapki ochronne. Wzmacnianie ogólnej odporności dziecka poprzez zdrową dietę i odpowiednią ilość snu również może pomóc w walce z wirusem.
Co robić, gdy kurzajka pojawi się w miejscu intymnym
Pojawienie się kurzajek w okolicach intymnych, znanych jako kłykciny kończyste, to problem wymagający szczególnej uwagi i konsultacji lekarskiej. Są one wywoływane przez specyficzne typy wirusa HPV, które różnią się od tych powodujących brodawki na skórze. Niewłaściwe postępowanie może prowadzić do powikłań i rozprzestrzeniania się infekcji.
Kłykciny kończyste przenoszone są głównie drogą płciową, choć możliwe jest również zakażenie poprzez kontakt ze skażonymi przedmiotami lub skórą, szczególnie w warunkach wilgotnego środowiska. Wirus HPV atakuje komórki błon śluzowych i skóry w okolicach narządów płciowych, odbytu, a czasem także jamy ustnej i gardła. Mogą mieć postać małych, kalafiorowatych narośli, pojedynczych lub w skupiskach, o różowym lub cielistym kolorze.
W przypadku podejrzenia kłykcin kończystych, kluczowe jest jak najszybsze skontaktowanie się z lekarzem. Należy unikać samodzielnego leczenia, ponieważ niektóre domowe metody mogą być nieskuteczne, a nawet szkodliwe, prowadząc do podrażnień, nadżerek lub wtórnych infekcji bakteryjnych. Lekarz przeprowadzi badanie, postawi diagnozę i zaproponuje odpowiednią terapię.
Leczenie kłykcin kończystych może obejmować stosowanie preparatów miejscowych (kremów, maści), które zawierają substancje wirusobójcze lub keratolityczne. W niektórych przypadkach konieczne może być usunięcie brodawek metodą kriodestrukcji (zamrażania), elektrokoagulacji (wypalania) lub chirurgicznie. Ważne jest również leczenie partnera seksualnego, nawet jeśli nie wykazuje on objawów, aby zapobiec ponownemu zakażeniu.
Jakie są skuteczne metody usuwania kurzajek z ciała
Gdy kurzajki stają się uciążliwe, bolesne lub estetycznie nieakceptowalne, pojawia się pytanie o skuteczne metody ich usuwania. Dostępne są zarówno metody domowe, jak i profesjonalne zabiegi medyczne, a wybór odpowiedniej strategii zależy od wielu czynników, w tym od lokalizacji, wielkości i liczby brodawek.
Jedną z najpopularniejszych metod domowych jest stosowanie preparatów dostępnych w aptekach bez recepty. Są to zazwyczaj płyny lub plastry zawierające substancje keratolityczne, takie jak kwas salicylowy lub mocznik, które stopniowo złuszczają naskórek, prowadząc do usunięcia brodawki. Ważne jest, aby stosować je zgodnie z instrukcją i chronić otaczającą skórę, aby uniknąć podrażnień. Inne metody domowe, takie jak przykładanie czosnku czy octu, mogą być skuteczne w niektórych przypadkach, ale często wiążą się z ryzykiem podrażnienia skóry i wymagają cierpliwości.
W przypadku trudniejszych do usunięcia lub nawracających kurzajek, zaleca się konsultację z lekarzem. Dermatolodzy dysponują szerszym wachlarzem metod leczenia. Kriodestrukcja, czyli zamrażanie brodawki ciekłym azotem, jest jedną z najczęściej stosowanych procedur. Niska temperatura powoduje zniszczenie komórek brodawki, a po kilku dniach tworzy się pęcherz, po którego odpadnięciu skóra jest czysta. Elektrokoagulacja, czyli usunięcie brodawki za pomocą prądu elektrycznego, jest kolejną skuteczną metodą, która dodatkowo powoduje zamknięcie naczyń krwionośnych, minimalizując ryzyko krwawienia.
- Kriodestrukcja: Zamrażanie brodawki ciekłym azotem, powodujące jej zniszczenie i odpadnięcie.
- Elektrokoagulacja: Usunięcie brodawki za pomocą prądu elektrycznego, który jednocześnie zamyka naczynia krwionośne.
- Laseroterapia: Wykorzystanie wiązki lasera do odparowania tkanki brodawki.
- Chirurgiczne wycięcie: Usunięcie brodawki skalpelem, stosowane zazwyczaj w przypadku większych lub głęboko osadzonych zmian.
- Terapia fotodynamiczna: Zastosowanie światłoczułej substancji i światła do zniszczenia komórek brodawki.
- Preparaty miejscowe: Leki dostępne w aptekach bez recepty lub na receptę, zawierające kwasy (np. salicylowy) lub inne substancje złuszczające.
Jak zapobiegać nawrotom kurzajek i dbać o skórę
Po skutecznym usunięciu kurzajek, wielu pacjentów zastanawia się, jak zapobiec ich nawrotom. Kluczem do sukcesu jest nie tylko eliminacja istniejących zmian, ale przede wszystkim wzmocnienie mechanizmów obronnych organizmu i unikanie czynników sprzyjających ponownemu zakażeniu wirusem HPV.
Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, szczególnie po powrocie do domu, wizycie w miejscach publicznych lub kontakcie z osobami, które mogą być nosicielami wirusa, jest niezwykle ważne. Warto unikać dzielenia się ręcznikami, pościelą czy przyborami osobistymi. W miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne. To zapobiega bezpośredniemu kontaktowi stóp z zainfekowanymi powierzchniami.
Wzmocnienie układu odpornościowego odgrywa kluczową rolę w walce z wirusem HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. W niektórych przypadkach, po konsultacji z lekarzem, można rozważyć suplementację witamin lub preparatów wspierających odporność.
Warto również zwrócić uwagę na stan skóry. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, pomaga utrzymać jej barierę ochronną w dobrej kondycji. Unikanie długotrwałego kontaktu skóry z wilgocią, na przykład poprzez noszenie przewiewnego obuwia i bielizny, również zmniejsza ryzyko infekcji. W przypadku drobnych skaleczeń czy otarć, należy je szybko i dokładnie oczyścić oraz zabezpieczyć plastrem, aby zapobiec wnikaniu wirusów.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Wczesna konsultacja medyczna może zapobiec powikłaniom, przyspieszyć proces leczenia i zapewnić właściwą diagnozę.
Przede wszystkim, należy zgłosić się do lekarza, jeśli kurzajka budzi wątpliwości diagnostyczne. Nie każda zmiana skórna jest kurzajką. Niektóre inne schorzenia, takie jak znamiona czy nowotwory skóry, mogą przypominać brodawki, dlatego ważne jest, aby lekarz ocenił zmianę i wykluczył inne, potencjalnie groźne choroby. Szczególną ostrożność należy zachować, gdy kurzajka zmienia kolor, kształt, krwawi lub jest bardzo bolesna.
Kolejnym sygnałem do wizyty u specjalisty jest brak skuteczności stosowanych metod domowych. Jeśli po kilku tygodniach regularnego stosowania preparatów dostępnych w aptece kurzajka nie znika lub wręcz przeciwnie, powiększa się lub rozsiewa, konieczna jest interwencja lekarska. Lekarz może zastosować silniejsze preparaty na receptę lub zaproponować inne metody leczenia, takie jak kriodestrukcja czy laseroterapia.
- Podejrzenie innej choroby: Jeśli zmiana skórna nie przypomina typowej kurzajki lub budzi wątpliwości co do jej charakteru.
- Brak skuteczności leczenia domowego: Gdy metody dostępne bez recepty nie przynoszą rezultatów po kilku tygodniach stosowania.
- Szybki wzrost lub zmiany w wyglądzie kurzajki: Jeśli brodawka szybko rośnie, zmienia kolor, kształt, zaczyna krwawić lub staje się bardzo bolesna.
- Lokalizacja w miejscach intymnych lub na twarzy: Brodawki w tych obszarach wymagają specjalistycznej diagnozy i leczenia ze względu na potencjalne ryzyko i estetykę.
- Osłabiony układ odpornościowy: Osoby z obniżoną odpornością powinny konsultować się z lekarzem nawet w przypadku pozornie niegroźnych kurzajek.
- Duża liczba kurzajek lub ich rozprzestrzenianie się: Gdy kurzajki pojawiają się w wielu miejscach lub szybko się mnożą.
„`