Zapalenie okostnej zęba, medycznie znane jako periostitis, to stan zapalny błony otaczającej kość szczęki lub żuchwy, która bezpośrednio przylega do korzeni zębów. Okostna, cienka, ale bardzo unerwiona i unaczyniona tkanka, odgrywa kluczową rolę w odżywianiu i regeneracji kości. Kiedy dochodzi do jej zapalenia, zwykle jest to reakcja na infekcję bakteryjną, która przeniosła się z chorego zęba lub jego otoczenia. Może to być następstwo nieleczonej próchnicy, urazu zęba, powikłań po ekstrakcji, a nawet stanów zapalnych dziąseł czy przyzębia. Ból towarzyszący zapaleniu okostnej jest często intensywny, pulsujący i promieniujący, co znacząco obniża komfort życia pacjenta.
Ignorowanie objawów zapalenia okostnej zęba może prowadzić do poważnych konsekwencji zdrowotnych. Nieleczona infekcja ma tendencję do rozprzestrzeniania się, atakując sąsiednie tkanki kostne, a nawet mogąc prowadzić do ogólnoustrojowych powikłań. W skrajnych przypadkach, zaawansowane zapalenie okostnej może skutkować powstaniem ropni, przetok, a nawet martwicy kości. Ponadto, istniejące ognisko infekcji w jamie ustnej stanowi stałe zagrożenie dla ogólnego stanu zdrowia, mogąc wpływać na pracę serca, nerek czy stawów, szczególnie u osób z obniżoną odpornością lub chorobami przewlekłymi. Dlatego tak ważne jest, aby nie bagatelizować żadnych niepokojących symptomów i jak najszybciej zgłosić się do stomatologa.
Zrozumienie mechanizmu powstawania zapalenia okostnej jest kluczowe dla jego profilaktyki i skutecznego leczenia. Głównym winowajcą są zazwyczaj bakterie, które po przedostaniu się do głębszych struktur zęba, na przykład poprzez kanały korzeniowe dotknięte próchnicą, zaczynają namnażać się i tworzyć ognisko zapalne. Kiedy ten proces dotrze do wierzchołka korzenia, infekcja może przeniknąć do tkanki kostnej, wywołując reakcję zapalną okostnej. Czasami zapalenie może mieć również podłoże urazowe, na przykład po uderzeniu w ząb, lub jatrogenne, związane z zabiegami stomatologicznymi. W każdym przypadku, szybka diagnoza i wdrożenie odpowiedniego leczenia są niezbędne, aby zapobiec dalszemu rozwojowi choroby i jej potencjalnie groźnym powikłaniom.
Rozpoznawanie symptomów zapalenia okostnej zęba i jego początkowych oznak
Pierwszym i najbardziej charakterystycznym objawem zapalenia okostnej zęba jest silny, pulsujący ból, który zazwyczaj lokalizuje się w okolicy chorego zęba, ale może promieniować do ucha, skroni, a nawet szyi. Ból ten narasta stopniowo, stając się coraz bardziej dokuczliwy, zwłaszcza w nocy i podczas nacisku na ząb, na przykład podczas jedzenia. Pacjenci często opisują go jako trudny do zniesienia, nieustępujący po standardowych środkach przeciwbólowych. Może mu towarzyszyć uczucie gorąca i rozpierania w okolicy zapalenia, a także wrażenie, że ząb stał się wyższy niż pozostałe.
Oprócz bólu, inne symptomy mogą wskazywać na zapalenie okostnej. W obrębie błony śluzowej nad zapalonym zębem może pojawić się obrzęk, zaczerwienienie, a nawet widoczny obrzęk policzka po stronie chorej. W niektórych przypadkach, zwłaszcza gdy infekcja postępuje, może dojść do powiększenia węzłów chłonnych podżuchwowych lub szyjnych, które stają się bolesne przy dotyku. Może również pojawić się nieprzyjemny, słony lub metaliczny posmak w ustach, a czasami nawet wyczuwalna gorączka i ogólne osłabienie organizmu, wskazujące na reakcję zapalną toczącą się w ciele.
Ważne jest, aby odróżnić zapalenie okostnej od innych dolegliwości bólowych w jamie ustnej. Ból związany z zapaleniem okostnej jest zazwyczaj bardziej intensywny i oporny na leczenie niż ból spowodowany np. nadwrażliwością zębów czy wczesnym stadium próchnicy. Obecność obrzęku, zaczerwienienia i ogólnych objawów infekcji, takich jak gorączka, silnie sugerują bardziej zaawansowany proces zapalny, jakim jest zapalenie okostnej. Wczesne rozpoznanie tych symptomów i natychmiastowa konsultacja ze stomatologiem są kluczowe dla skutecznego leczenia i zapobiegania powikłaniom.
Przyczyny powstawania zapalenia okostnej zęba i czynniki ryzyka
Najczęstszą przyczyną zapalenia okostnej zęba jest infekcja bakteryjna, która ma swoje źródło w głębszych strukturach zęba lub jego otoczeniu. Nieleczona, zaawansowana próchnica jest głównym winowajcą. Kiedy ubytki próchnicowe docierają do miazgi zęba, dochodzi do jej zapalenia (pulpite), a następnie martwicy. Pozostawione w tym stanie bakterie mogą przedostać się przez wierzchołek korzenia do kości, wywołując stan zapalny okostnej. Podobny mechanizm może dotyczyć zębów po nieudanych leczeniach kanałowych, gdzie pozostały materiał bakteryjny lub doszło do reinfekcji.
Inne czynniki, które mogą predysponować do rozwoju zapalenia okostnej, obejmują urazy mechaniczne zębów, takie jak złamania korony lub korzenia, czy też silne uderzenia. Powikłania po zabiegach chirurgicznych w jamie ustnej, zwłaszcza po skomplikowanych ekstrakcjach zębów (np. ósemek), mogą prowadzić do przeniesienia infekcji na tkanki okołowierzchołkowe i okostną. Niewłaściwa higiena jamy ustnej, która sprzyja rozwojowi chorób przyzębia, również może stanowić czynnik ryzyka, ponieważ stany zapalne dziąseł i przyzębia mogą ułatwiać rozprzestrzenianie się bakterii.
Należy również uwzględnić ogólny stan zdrowia pacjenta. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych (cukrzyca, choroby autoimmunologiczne), w trakcie chemioterapii lub przyjmowania leków immunosupresyjnych, są bardziej podatne na infekcje, w tym na zapalenie okostnej. W takich przypadkach nawet niewielka infekcja w jamie ustnej może szybko przybrać na sile i prowadzić do poważnych komplikacji. Dlatego tak ważne jest dbanie o higienę jamy ustnej i regularne wizyty kontrolne u stomatologa, zwłaszcza w przypadku osób z grup podwyższonego ryzyka.
Metody diagnostyczne wykorzystywane w rozpoznawaniu zapalenia okostnej
Podstawą diagnostyki zapalenia okostnej zęba jest szczegółowy wywiad lekarski oraz badanie kliniczne jamy ustnej. Stomatolog dokładnie pyta pacjenta o charakter bólu, jego lokalizację, czas trwania oraz czynniki nasilające i łagodzące dolegliwości. Następnie przeprowadza oględziny jamy ustnej, oceniając stan zębów, dziąseł i błony śluzowej. Zwraca uwagę na obecność ubytków próchnicowych, oznak zapalenia, obrzęku, zaczerwienienia oraz ocenia ruchomość i reakcję bólową badanych zębów podczas opukiwania i nacisku.
Niezbędnym narzędziem diagnostycznym, pozwalającym na uwidocznienie zmian w tkankach kostnych i okołowierzchołkowych, jest badanie radiologiczne. Najczęściej stosuje się zdjęcie rentgenowskie punktowe, które pozwala ocenić stan korzenia podejrzanego zęba i otaczającej go kości. W przypadkach bardziej rozległych zmian lub wątpliwości diagnostycznych, lekarz może zlecić pantomografię (zdjęcie panoramiczne całej szczęki i żuchwy) lub tomografię komputerową (CBCT), która dostarcza trójwymiarowego obrazu obszaru objętego zapaleniem, uwidaczniając szczegóły anatomiczne i stopień destrukcji kości.
W niektórych sytuacjach, zwłaszcza gdy podejrzewa się obecność ropnia lub gdy objawy są nietypowe, lekarz może zdecydować o wykonaniu dodatkowych badań. Może to być pobranie wymazu z ogniska zapalnego w celu identyfikacji drobnoustrojów i określenia ich wrażliwości na antybiotyki, co jest pomocne w doborze odpowiedniej terapii. Badania laboratoryjne, takie jak morfologia krwi z rozmazem, mogą wykazać podwyższone parametry świadczące o obecności infekcji bakteryjnej w organizmie, takie jak zwiększona liczba białych krwinek (leukocytoza). Połączenie tych wszystkich metod pozwala na precyzyjne zdiagnozowanie zapalenia okostnej i zaplanowanie optymalnego leczenia.
Skuteczne metody leczenia zapalenia okostnej zęba i postępowanie w nagłych przypadkach
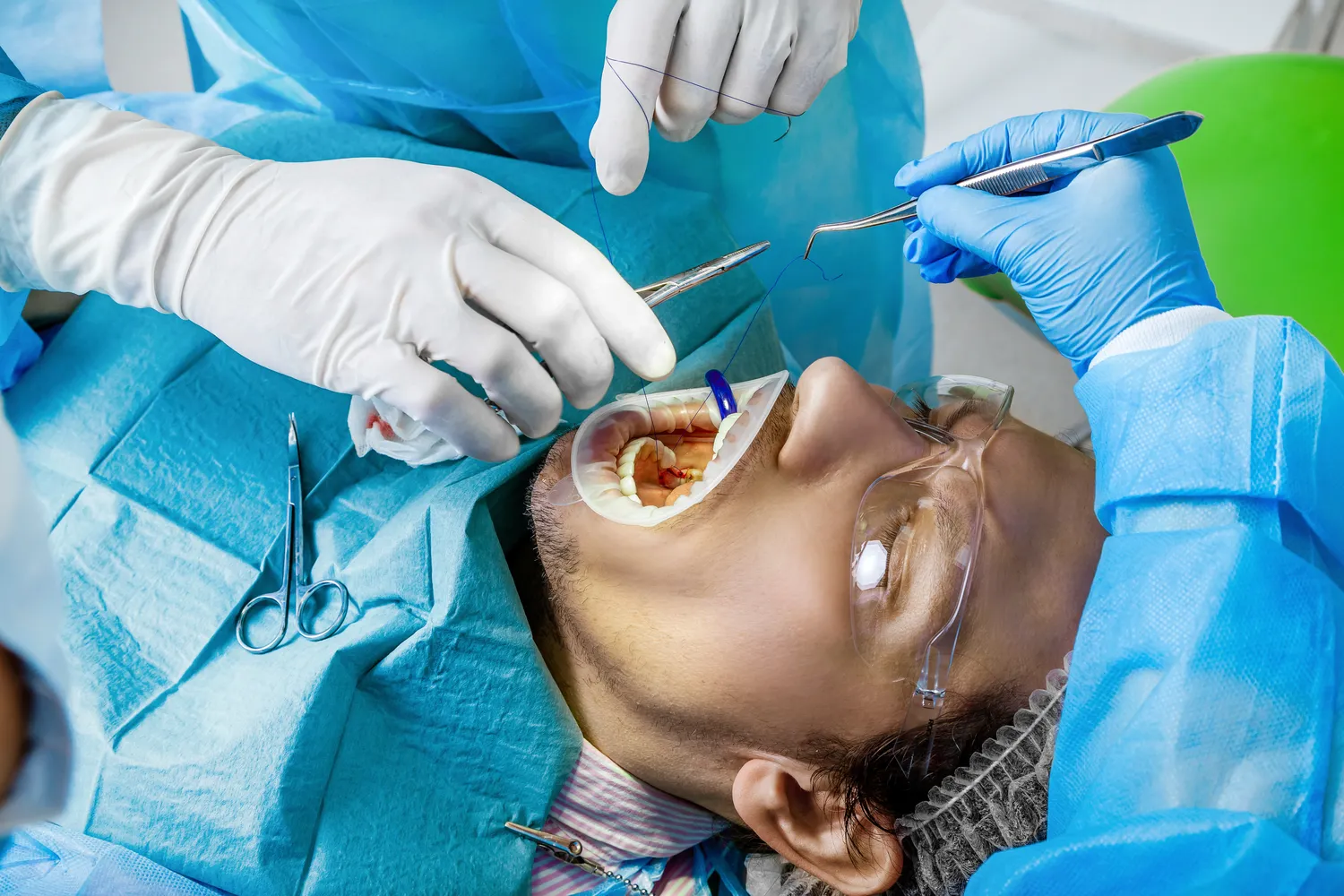
Leczenie zapalenia okostnej zęba opiera się przede wszystkim na eliminacji przyczyny infekcji. W większości przypadków oznacza to konieczność przeprowadzenia leczenia kanałowego chorego zęba. Celem jest usunięcie zakażonej miazgi i bakterii z wnętrza zęba, a następnie dokładne oczyszczenie, dezynfekcja i wypełnienie kanałów korzeniowych. W niektórych sytuacjach, gdy ząb jest nieodwracalnie zniszczony lub gdy leczenie kanałowe nie przynosi oczekiwanych rezultatów, może być konieczna jego ekstrakcja, czyli usunięcie.
Wspomagająco do podstawowego leczenia, lekarz stomatolog przepisuje antybiotyki, które mają na celu zwalczenie infekcji bakteryjnej i zapobieganie jej dalszemu rozprzestrzenianiu się. Wybór antybiotyku zależy od rodzaju bakterii odpowiedzialnych za infekcję oraz od indywidualnej sytuacji pacjenta. Oprócz antybiotykoterapii, stosuje się również leki przeciwbólowe i przeciwzapalne, aby złagodzić dolegliwości bólowe i zmniejszyć obrzęk. W przypadku obecności ropnia, konieczne może być jego nacięcie i drenaż, czyli ewakuacja nagromadzonej treści ropnej, aby odbarczyć tkanki i przyspieszyć proces gojenia.
W nagłych przypadkach, gdy ból jest bardzo silny, a dostęp do stomatologa jest utrudniony, można doraźnie zastosować zimne okłady na policzek po stronie chorego zęba, aby zmniejszyć obrzęk i złagodzić ból. Należy unikać spożywania gorących napojów i pokarmów oraz unikać nacisku na bolące miejsce. Jednakże, należy pamiętać, że są to jedynie środki tymczasowe i nie zastępują one profesjonalnej pomocy medycznej. Jak najszybsze skontaktowanie się z lekarzem stomatologiem lub udanie się na dyżur stomatologiczny jest kluczowe dla rozpoczęcia właściwego leczenia i uniknięcia poważnych powikłań.
Profilaktyka i zapobieganie nawrotom zapalenia okostnej zęba w przyszłości
Najskuteczniejszą metodą zapobiegania zapaleniu okostnej zęba jest przede wszystkim dbanie o higienę jamy ustnej. Regularne i dokładne szczotkowanie zębów co najmniej dwa razy dziennie, najlepiej pastą z fluorem, oraz codzienne stosowanie nici dentystycznej lub irygatora pozwala na usunięcie płytki bakteryjnej i resztek pokarmowych, które są główną przyczyną próchnicy i chorób przyzębia. Ważne jest również regularne płukanie jamy ustnej płynami antybakteryjnymi, które mogą pomóc w redukcji liczby bakterii.
Kluczowe dla profilaktyki są również regularne wizyty kontrolne u stomatologa. Zaleca się je odbywać co najmniej raz na sześć miesięcy, nawet jeśli nie odczuwamy żadnych dolegliwości. Podczas takiej wizyty lekarz może wykryć wczesne stadia próchnicy lub innych schorzeń, które można łatwo i skutecznie wyleczyć, zanim doprowadzą do poważniejszych problemów. Profesjonalne czyszczenie zębów z kamienia nazębnego i osadów, przeprowadzane przez higienistkę stomatologiczną, również odgrywa znaczącą rolę w utrzymaniu zdrowia jamy ustnej.
Warto również zwrócić uwagę na nawyki żywieniowe. Ograniczenie spożycia słodyczy i produktów bogatych w cukry proste, które sprzyjają rozwojowi bakterii próchnicotwórczych, jest bardzo ważne. Zamiast tego, warto wybierać produkty bogate w wapń i witaminy, które wzmacniają zęby i kości. Unikanie urazów zębów, na przykład poprzez noszenie ochraniaczy na zęby podczas uprawiania sportów kontaktowych, również może pomóc w zapobieganiu powikłaniom, które mogą prowadzić do zapalenia okostnej. Dbanie o ogólny stan zdrowia, w tym o prawidłową dietę i odpowiednie nawodnienie, również wpływa na odporność organizmu i jego zdolność do zwalczania infekcji.
Możliwe powikłania zapalenia okostnej zęba, których nie wolno lekceważyć
Nieleczone zapalenie okostnej zęba może prowadzić do szeregu poważnych powikłań, które wykraczają poza jamę ustną i mogą stanowić zagrożenie dla całego organizmu. Jednym z najczęstszych i najbardziej niebezpiecznych jest rozprzestrzenianie się infekcji na sąsiednie tkanki. Może to objawiać się powstaniem ropnia okołowierzchołkowego, który jest nagromadzeniem ropy w tkance kostnej wokół korzenia zęba. Ropień ten może dalej rozwijać się, prowadząc do zniszczenia kości, utraty zębów, a nawet do tworzenia przetok, czyli kanałów, przez które ropa sączy się do jamy ustnej lub na skórę twarzy.
W bardziej zaawansowanych przypadkach, infekcja może przenieść się na inne obszary głowy i szyi, prowadząc do groźnych stanów zapalnych, takich jak ropowica policzka, zapalenie tkanki łącznej szyi, a nawet zapalenie opon mózgowych czy ropień mózgu. Istnieją również doniesienia o możliwości przeniesienia się bakterii z ogniska zapalnego w zębie do krwiobiegu, co może prowadzić do sepsy, czyli uogólnionej reakcji zapalnej organizmu, która stanowi bezpośrednie zagrożenie życia. Osoby z chorobami serca lub sztucznymi zastawkami serca są szczególnie narażone na powikłania związane z infekcyjnym zapaleniem wsierdzia, które może być spowodowane przez bakterie z jamy ustnej.
Kolejnym potencjalnym powikłaniem jest osteomyelitis, czyli bakteryjne zapalenie kości szczęki lub żuchwy. Jest to przewlekły i trudny w leczeniu stan, który może prowadzić do destrukcji kości, deformacji twarzy, a nawet konieczności przeprowadzenia rozległych zabiegów chirurgicznych. U pacjentów z chorobami przewlekłymi, takimi jak cukrzyca, zapalenie okostnej może być trudniejsze do opanowania i prowadzić do szybszego rozwoju powikłań. Dlatego tak ważne jest, aby nie bagatelizować bólu zęba i innych objawów wskazujących na zapalenie okostnej, a natychmiast zgłosić się do lekarza stomatologa w celu postawienia diagnozy i wdrożenia odpowiedniego leczenia. Szybka interwencja może zapobiec rozwojowi tych groźnych konsekwencji.