Pytanie „jak wygląda korzeń kurzajki?” może wydawać się na pierwszy rzut oka nieco mylące, ponieważ termin „kurzajka” odnosi się do brodawki wirusowej, wywoływanej przez wirusa brodawczaka ludzkiego (HPV). Nie ma ona dosłownie korzenia w biologicznym tego słowa znaczeniu, tak jak roślina. Nazwa „kurzajka”, którą potocznie określamy te zmiany skórne, pochodzi od dawnych wierzeń i obserwacji, gdzie zlokalizowane często na dłoniach i stopach, przypominające twarde, chropowate narośla, kojarzono z czymś, co „wyrasta” z ziemi, jak dzikie rośliny. W języku polskim słowo „kurzajka” jest synonimem brodawki. Zrozumienie tego kontekstu jest kluczowe, aby odpowiedzieć na nurtujące pytania dotyczące tych nieestetycznych i czasem bolesnych zmian. Zamiast szukać dosłownego korzenia, skupimy się na tym, jak wyglądają same kurzajki, jakie są ich charakterystyczne cechy, a także dlaczego lekarze i dermatolodzy używają innych, bardziej precyzyjnych określeń medycznych. Poznanie genezy nazwy i faktycznego wyglądu kurzajek pozwoli nam lepiej zrozumieć ich naturę i skuteczne metody leczenia.
Gdy mówimy o tym, jak wygląda kurzajka, mamy na myśli zmianę skórną, która jest wynikiem infekcji wirusowej. Wirus HPV, który jest przyczyną powstawania kurzajek, wnika w naskórek, powodując jego nadmierne rogowacenie. W efekcie powstaje guzek, który może przybierać różne formy w zależności od lokalizacji na ciele i konkretnego typu wirusa. Najczęściej spotykane brodawki, czyli właśnie kurzajki, charakteryzują się szorstką, nierówną powierzchnią, która przypomina kalafior. Mogą być pojedyncze lub występować w skupiskach. Ich kolor jest zazwyczaj cielisty, białawy, lekko szary, a czasem może być ciemniejszy, szczególnie jeśli dojdzie do podrażnienia lub drobnego krwawienia. Warto podkreślić, że choć nazwa „kurzajka” jest powszechnie używana, w terminologii medycznej mówi się o brodawkach zwykłych (verruca vulgaris), brodawkach stóp (verruca plantaris), brodawkach płaskich (verruca plana) czy brodawkach narządów płciowych (condyloma acuminata). Każdy z tych typów ma swoje specyficzne cechy wyglądu, choć wszystkie są wywołane przez różne odmiany wirusa HPV.
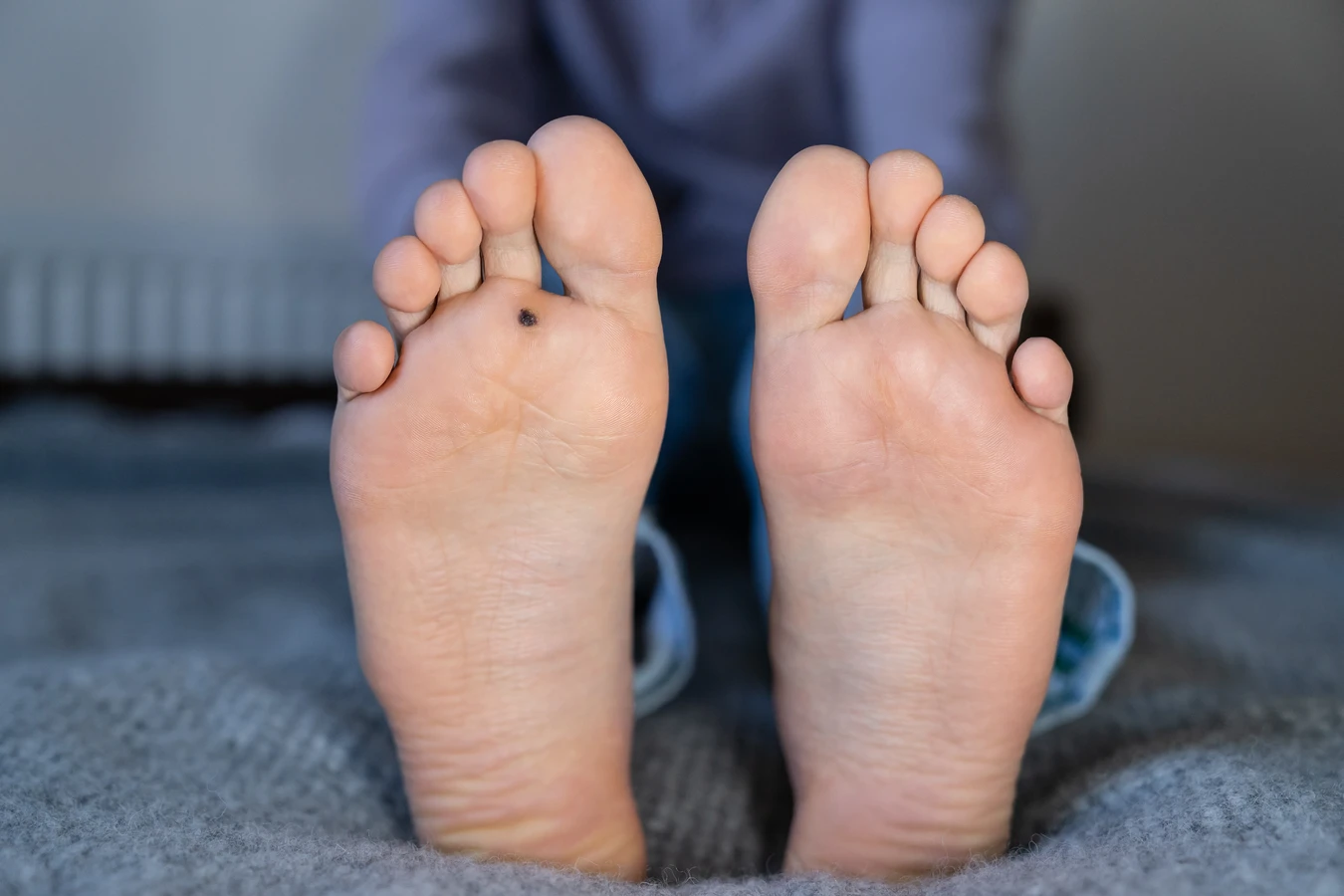
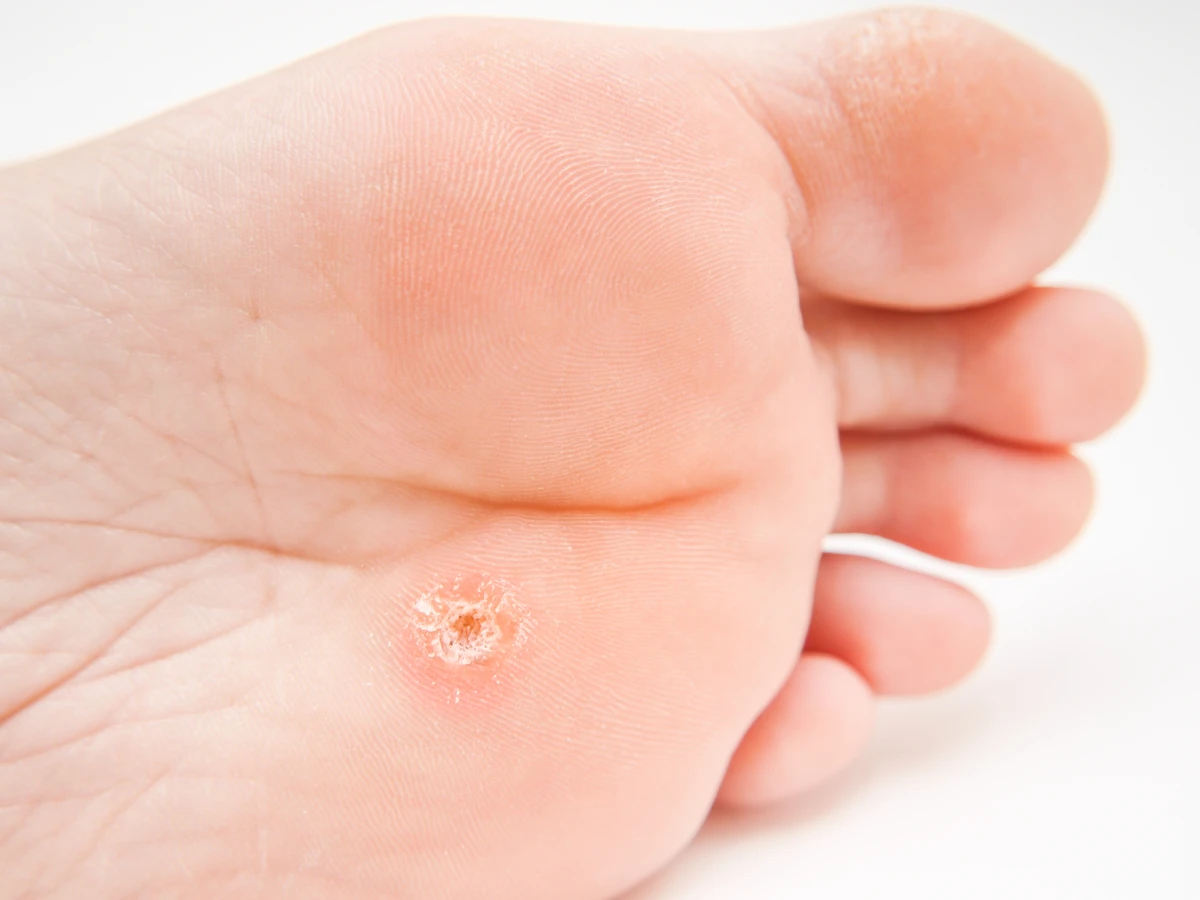
Analizując pytanie „jak wygląda korzeń kurzajki?”, należy przede wszystkim odnieść się do jej struktury widocznej na powierzchni skóry. Nie jest to struktura korzeniowa, lecz naskórkowa, która jednak może sięgać głębiej w skórę właściwą, zwłaszcza w przypadku brodawek stóp, które często bywają bolesne przy chodzeniu. Brodawki na stopach, zwane kurzajkami podeszwowymi, mają tendencję do wrastania do środka pod wpływem nacisku podczas chodzenia. Mogą być pokryte zrogowaciałą warstwą naskórka, która utrudnia ich identyfikację. Czasami w ich centrum można dostrzec małe czarne punkciki. Są to zatkane naczynia krwionośne, które są charakterystycznym objawem brodawki. Zdarza się również, że kurzajki na dłoniach i stopach mają tendencję do pękania, co może prowadzić do niewielkiego krwawienia i bólu. Zrozumienie tych aspektów wizualnych jest pierwszym krokiem do właściwego rozpoznania problemu i podjęcia odpowiednich kroków.
Główne cechy wizualne kurzajek i ich zróżnicowanie
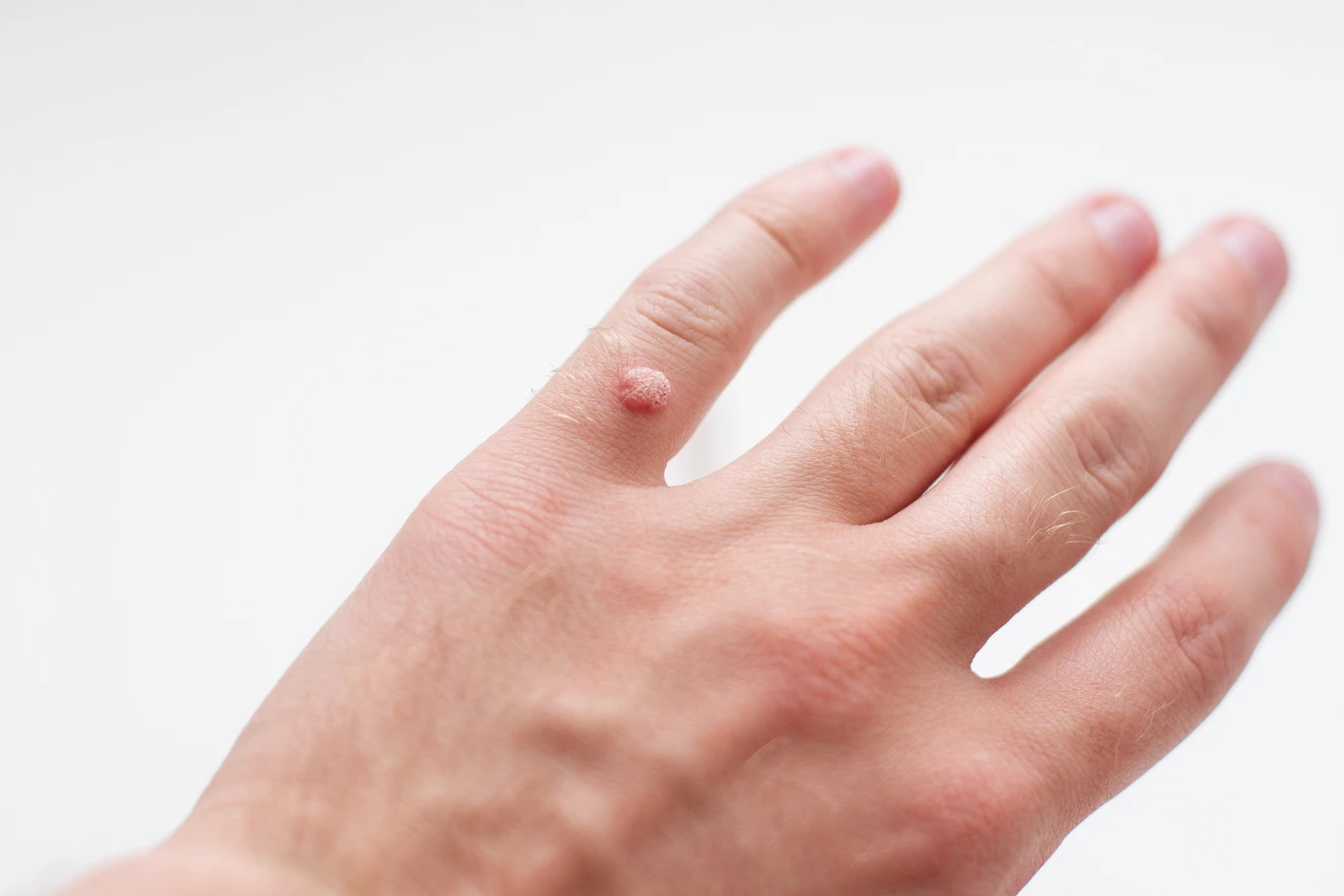
Gdy zastanawiamy się, jak wygląda kurzajka, kluczowe jest zwrócenie uwagi na jej powierzchnię i kształt. Najczęściej spotykane brodawki zwykłe, pojawiające się na palcach, dłoniach czy łokciach, mają nieregularny, grudkowaty charakter. Ich powierzchnia jest szorstka, twarda i często przypomina wyglądem mały kalafior. Kolor takich zmian jest zazwyczaj zbliżony do koloru skóry, choć może być lekko jaśniejszy lub ciemniejszy, a czasem przybiera odcień różowy. Rozmiar pojedynczej kurzajki może się wahać od kilku milimetrów do nawet centymetra średnicy. Zdarza się, że wirus HPV powoduje powstawanie licznych brodawek, które mogą zlewać się ze sobą, tworząc większe, mozaikowe zmiany. W takich przypadkach mówimy o brodawkach mozaikowych, które mogą być trudniejsze w leczeniu ze względu na ich rozległość.
Brodawki stóp, czyli kurzajki podeszwowe, mają nieco odmienny wygląd i lokalizację, co wpływa na ich postrzeganie. Zazwyczaj pojawiają się na podeszwach stóp, często w miejscach narażonych na ucisk, takich jak pięty czy przodostopie. Pod wpływem nacisku podczas chodzenia, brodawki te mają tendencję do wrastania w głąb skóry, a nie wyrastania na zewnątrz. W efekcie mogą być bardziej płaskie niż brodawki na dłoniach, a ich powierzchnia jest często pokryta zrogowaciałym naskórkiem, co może utrudniać ich dostrzeżenie. Charakterystycznym objawem brodawek podeszwowych, podobnie jak w przypadku innych typów kurzajek, są drobne czarne punkciki w ich centrum. Są to zatkane naczynia krwionośne, które są dobrym wskaźnikiem obecności wirusa. Ból przy chodzeniu jest często pierwszym sygnałem, który skłania do bliższego przyjrzenia się zmianie na stopie.
Istnieją również inne rodzaje brodawek, które choć nie są potocznie nazywane „kurzajkami”, są wywoływane przez ten sam wirus HPV. Brodawki płaskie, które często występują na twarzy i grzbietach dłoni, mają inny wygląd. Są to niewielkie, gładkie grudki, często w kolorze skóry lub lekko zaróżowione, które mogą występować w dużej liczbie, tworząc linie lub skupiska. Z kolei brodawki nitkowate, które pojawiają się głównie na szyi i twarzy, przybierają postać cienkich, wydłużonych narośli, które zwisają ze skóry. Choć nie są one typowymi „kurzajkami” w potocznym rozumieniu, ich obecność również jest związana z infekcją HPV. Zrozumienie tych różnic jest ważne dla właściwej diagnozy i doboru odpowiedniej metody leczenia, ponieważ różne typy brodawek mogą wymagać odmiennych podejść terapeutycznych.
Oto kilka kluczowych cech wizualnych, które pomagają odróżnić kurzajki od innych zmian skórnych:
- Szorstka, nierówna powierzchnia przypominająca kalafior lub brokuł.
- Nieregularny kształt i zarys.
- Kolor zazwyczaj zbliżony do koloru skóry, choć może być lekko jaśniejszy, ciemniejszy lub zaróżowiony.
- Często widoczne drobne czarne punkciki w centrum zmiany, będące zatkanymi naczyniami krwionośnymi.
- Tendencja do wrastania w skórę w przypadku brodawek podeszwowych.
- Możliwość występowania pojedynczo lub w skupiskach, czasem zlewając się w większe zmiany.
Jak odróżnić kurzajkę od innych zmian skórnych na ciele
Pytanie „jak wygląda kurzajka?” często pojawia się, gdy na skórze zauważamy niepokojącą zmianę i chcemy ją zidentyfikować. Wiele innych schorzeń skórnych może przypominać brodawki, dlatego kluczowe jest zwrócenie uwagi na pewne specyficzne cechy, które pomogą odróżnić kurzajkę od na przykład kurzajki czy innych niegroźnych narośli. Podstawową różnicą jest fakt, że kurzajki są wywoływane przez wirusa brodawczaka ludzkiego (HPV) i mają charakterystyczną, szorstką, grudkowatą powierzchnię, która często przypomina miniaturowy kalafior. W przeciwieństwie do gładkich znamion czy brodawek łojotokowych, kurzajki zazwyczaj nie są idealnie symetryczne i mogą być lekko uniesione ponad powierzchnię skóry. Ważnym sygnałem są również wspomniane wcześniej czarne punkciki w centrum, które są zatkanymi naczyniami krwionośnymi i świadczą o obecności wirusa.
Warto również zwrócić uwagę na lokalizację i sposób wzrostu zmiany. Kurzajki najczęściej pojawiają się na dłoniach, palcach, łokciach, kolanach, a także na stopach. Brodawki podeszwowe, które rozwijają się na stopach, mają tendencję do wrastania w głąb skóry pod wpływem nacisku, co może sprawić, że będą one bardziej płaskie i trudniejsze do zauważenia niż brodawki na innych częściach ciała. Mogą być otoczone zrogowaciałą skórą, a przy chodzeniu powodować ból. Znamiona barwnikowe, czyli pieprzyki, zazwyczaj mają bardziej regularny kształt i jednolitą barwę, choć niektóre z nich mogą być lekko wypukłe. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej skonsultować się z lekarzem dermatologiem, który dysponuje odpowiednią wiedzą i narzędziami do postawienia trafnej diagnozy.
Innym rodzajem zmian skórnych, które mogą być mylone z kurzajkami, są kurzajki łojotokowe. Są to nienowotworowe zmiany skórne, które pojawiają się zazwyczaj u osób starszych i mają postać gładkich, błyszczących grudek o barwie od jasnobrązowej do czarnej. Często przypominają przyklejony kawałek wosku. W przeciwieństwie do kurzajek, kurzajki łojotokowe nie są wywoływane przez wirusy i nie są zaraźliwe. Ich powierzchnia jest zazwyczaj gładka i lekko tłusta, a nie szorstka i grudkowata jak w przypadku brodawek. Z kolei kurzajki, czyli brodawki, mają tendencję do występowania w miejscach narażonych na otarcia i drobne urazy, gdzie wirus HPV może łatwiej wniknąć w skórę. Ważne jest, aby obserwować zmiany skórne i w razie jakichkolwiek wątpliwości lub szybkiego wzrostu, skonsultować się z lekarzem.
Oto kilka wskazówek, które pomogą w odróżnieniu kurzajki od innych zmian skórnych:
- Powierzchnia: Kurzajki są zazwyczaj szorstkie i grudkowate; inne zmiany mogą być gładkie lub łuskowate.
- Kształt: Kurzajki często mają nieregularny, „kalafiorowaty” kształt; znamiona są zazwyczaj bardziej symetryczne.
- Kolor: Kurzajki są zwykle cieliste lub lekko brązowawe; znamiona mogą mieć różne odcienie brązu lub czerni.
- Dodatkowe cechy: Czarne punkciki w centrum są charakterystyczne dla kurzajek; kurzajki łojotokowe mogą być błyszczące i przypominać przyklejony wosk.
- Lokalizacja: Kurzajki często pojawiają się na dłoniach, stopach i łokciach; kurzajki łojotokowe częściej występują na tułowiu i twarzy u osób starszych.
- Zakaźność: Kurzajki są zaraźliwe; kurzajki łojotokowe i znamiona zazwyczaj nie są.
Głębokość rozwoju kurzajki i wpływ na odczucia bólowe
Chociaż pytanie „jak wygląda korzeń kurzajki?” może sugerować obecność struktury korzeniowej, w rzeczywistości chodzi o to, jak głęboko zmiana wirusowa wnika w skórę i jak to wpływa na nasze odczucia. Kurzajki, czyli brodawki, są wynikiem infekcji wirusem HPV, który powoduje nadmierny rozrost naskórka. Choć większość brodawek jest zmianami powierzchownymi, ograniczającymi się do warstwy naskórka, niektóre z nich, zwłaszcza te zlokalizowane na stopach, mogą penetrować głębiej w skórę właściwą. To właśnie ta głębokość w znacznym stopniu determinuje, czy kurzajka będzie odczuwana jako bolesna.
Brodawki stóp, nazywane kurzajkami podeszwowymi, są doskonałym przykładem tego, jak głębokość może wpływać na ból. Z powodu nacisku wywieranego podczas chodzenia, takie brodawki mają tendencję do wrastania do wewnątrz, zamiast rosnąć na zewnątrz. W efekcie mogą osiągać znaczną głębokość, naciskając na zakończenia nerwowe znajdujące się w skórze właściwej. To ucisk na receptory bólowe sprawia, że chodzenie z kurzajką podeszwową może być bardzo nieprzyjemne, a nawet bolesne. Często zmiany te są pokryte grubą warstwą zrogowaciałego naskórka, co dodatkowo utrudnia ich leczenie i może potęgować uczucie dyskomfortu. Zrozumienie, że „korzeń” kurzajki w tym kontekście oznacza jej głębokość, jest kluczowe dla skutecznego leczenia.
Inne rodzaje brodawek, na przykład te na dłoniach czy łokciach, zazwyczaj nie powodują tak silnego bólu, chyba że zostaną mechanicznie podrażnione, na przykład przez skaleczenie czy otarcie. Ich głębokość jest zazwyczaj mniejsza, a nacisk na nie jest znacznie mniejszy niż na brodawki stóp. Nawet jeśli kurzajka na dłoni jest widoczna i ma charakterystyczną szorstką powierzchnię, rzadko kiedy odczuwamy z jej powodu ból, chyba że dojdzie do jej pęknięcia lub podrażnienia. Warto zaznaczyć, że im głębiej brodawka wnika w skórę, tym trudniejsze może być jej usunięcie i tym większe ryzyko pozostawienia blizny. Dlatego w przypadku głębokich i bolesnych kurzajek, szczególnie tych na stopach, zawsze zaleca się konsultację z lekarzem.
Oto kilka czynników wpływających na głębokość rozwoju kurzajki i odczuwanie bólu:
- Lokalizacja: Brodawki na stopach mają tendencję do głębszego wrastania z powodu nacisku.
- Typ wirusa HPV: Różne typy wirusa mogą powodować zmiany o różnej głębokości.
- Mechaniczne podrażnienia: Otarcie, skaleczenie czy ucisk mogą wpływać na głębokość i bolesność brodawki.
- Czas trwania infekcji: Długo utrzymujące się kurzajki mogą się pogłębiać.
- Indywidualna wrażliwość: Niektórzy ludzie są bardziej wrażliwi na ból niż inni.
Możliwości leczenia i usuwania kurzajek w warunkach domowych
Gdy już wiemy, jak wygląda kurzajka i rozumiemy, że nie posiada ona dosłownego korzenia w sensie roślinnym, ale może wrastać w głąb skóry, naturalne staje się pytanie o metody leczenia. Wiele osób decyduje się na domowe sposoby usuwania kurzajek, które są często pierwszym krokiem w walce z tymi nieestetycznymi zmianami. Należy jednak pamiętać, że skuteczność tych metod może być różna, a w niektórych przypadkach mogą one okazać się niewystarczające lub nawet prowadzić do podrażnień i powikłań. Kluczowe jest, aby podejść do tematu leczenia rozważnie i obserwować reakcję skóry na zastosowane preparaty.
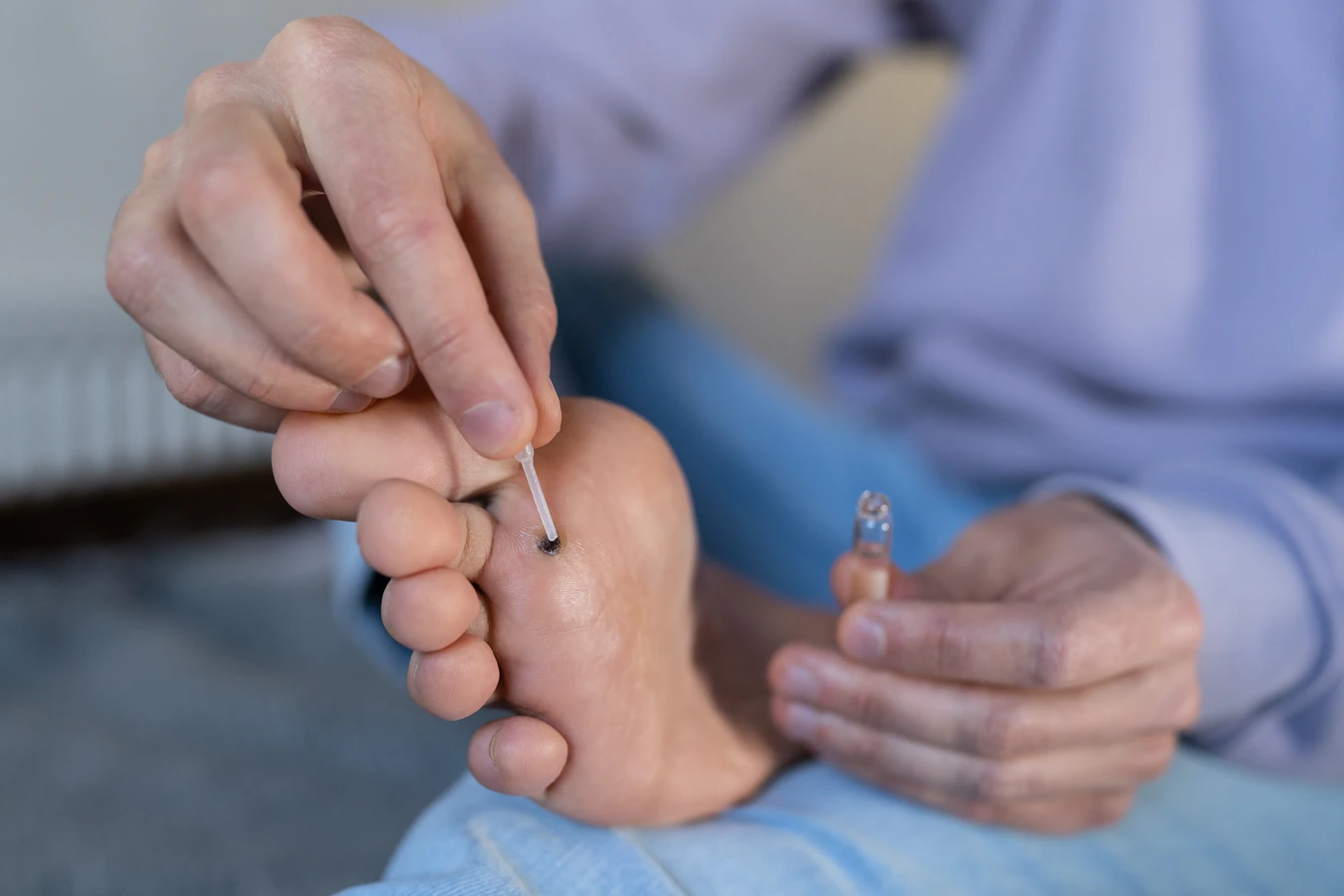
Jednym z najpopularniejszych domowych sposobów jest stosowanie preparatów zawierających kwas salicylowy lub kwas mlekowy. Dostępne są one w aptekach w formie płynów, żeli lub plastrów. Kwas salicylowy działa keratolitycznie, czyli złuszczająco, pomagając stopniowo usuwać zrogowaciałą warstwę naskórka, która tworzy kurzajkę. Zwykle wymaga to regularnego stosowania przez kilka tygodni. Należy aplikować preparat wyłącznie na samą kurzajkę, unikając kontaktu ze zdrową skórą wokół, co może prowadzić do podrażnień. Przed nałożeniem preparatu często zaleca się zmiękczenie skóry w ciepłej wodzie i delikatne zeskrobanie powierzchni kurzajki pilnikiem lub pumeksem, aby ułatwić penetrację substancji czynnej.
Inną metodą, która zyskuje na popularności, są dostępne w aptekach zestawy do krioterapii, czyli zamrażania kurzajek. Działają one poprzez aplikację bardzo niskiej temperatury na zmianę skórną, co ma na celu zniszczenie komórek zainfekowanych wirusem HPV. Proces zamrażania może być nieco bolesny i zazwyczaj prowadzi do powstania pęcherza, który po kilku dniach odpada wraz z kurzajką. Ta metoda wymaga precyzji i ostrożności, aby nie uszkodzić otaczającej tkanki. Ważne jest, aby ściśle przestrzegać instrukcji producenta. W niektórych przypadkach może być konieczne powtórzenie zabiegu po kilku tygodniach, jeśli kurzajka nie zniknie całkowicie po pierwszym zastosowaniu.
Niektórzy decydują się również na tradycyjne, domowe metody, takie jak okłady z octu, czosnku czy soku z glistnika. Ich skuteczność jest jednak często kwestionowana przez medycynę konwencjonalną, a stosowanie niektórych z nich, zwłaszcza kwasu octowego, może prowadzić do poważnych podrażnień i poparzeń skóry. Czosnek, dzięki swoim właściwościom antybakteryjnym i antywirusowym, może wykazywać pewne działanie, podobnie jak glistnik, który zawiera substancje mogące działać drażniąco na wirusa. Zawsze jednak należy zachować ostrożność i obserwować skórę. W przypadku jakichkolwiek wątpliwości, nasilonego bólu, stanu zapalnego lub braku poprawy po kilku tygodniach stosowania domowych metod, konieczna jest konsultacja z lekarzem dermatologiem.
Oto przegląd popularnych domowych metod leczenia kurzajek:
- Preparaty z kwasem salicylowym lub mlekowym: Działają złuszczająco, usuwając zrogowaciały naskórek.
- Domowa krioterapia: Zamrażanie zmian za pomocą specjalistycznych preparatów.
- Okłady z czosnku lub soku z glistnika: Metody oparte na naturalnych składnikach, których skuteczność bywa różna.
- Plastry z kwasem salicylowym: Ułatwiają aplikację i utrzymują lek na miejscu.
Profesjonalne metody leczenia kurzajek oferowane przez medycynę
Gdy domowe sposoby okazują się nieskuteczne lub gdy kurzajka jest szczególnie uciążliwa, bolesna lub szybko się rozprzestrzenia, warto rozważyć profesjonalne metody leczenia oferowane przez medycynę. Dermatolodzy dysponują szerokim wachlarzem skutecznych terapii, które pozwalają na trwałe pozbycie się brodawek wirusowych. Zrozumienie, jak wygląda kurzajka i gdzie jest jej „korzeń” (czyli jak głęboko sięga), pozwala lekarzowi na dobranie najodpowiedniejszej metody leczenia, minimalizując ryzyko nawrotu i pozostawienia blizn.
Jedną z najczęściej stosowanych metod w gabinetach dermatologicznych jest kriochirurgia, czyli precyzyjne zamrażanie kurzajki ciekłym azotem. Jest to bardziej zaawansowana wersja domowej krioterapii. Niska temperatura powoduje zniszczenie komórek wirusowych, co prowadzi do obumarcia brodawki. Zabieg ten może być nieco bolesny i zazwyczaj wymaga kilku sesji, ale jest bardzo skuteczny, zwłaszcza w przypadku większych lub głębszych zmian. Lekarz dokładnie ocenia wielkość i głębokość kurzajki, aby dobrać odpowiednią dawkę i czas aplikacji zimnego czynnika.
Inną skuteczną metodą jest elektrokoagulacja, polegająca na wypalaniu kurzajki przy użyciu prądu elektrycznego o wysokiej częstotliwości. Metoda ta jest szczególnie przydatna w przypadku brodawek krwawiących lub tych zlokalizowanych w trudno dostępnych miejscach. Elektrokoagulacja skutecznie niszczy tkankę brodawki i jednocześnie zamyka drobne naczynia krwionośne, zapobiegając nadmiernemu krwawieniu. Zabieg wykonuje się zazwyczaj w znieczuleniu miejscowym, co zapewnia komfort pacjenta. Po zabiegu powstaje strupek, który po kilku dniach odpada, odsłaniając nową, zdrową skórę.
W niektórych przypadkach lekarz może zdecydować o chirurgicznym usunięciu kurzajki. Jest to zazwyczaj stosowane w przypadku bardzo dużych, opornych na inne metody leczenia brodawek lub gdy podejrzewa się inne zmiany skórne. Zabieg polega na wycięciu brodawki przy użyciu skalpela, a następnie zaszyciu rany. Metoda ta daje niemal pewność całkowitego usunięcia zmiany, ale wiąże się z ryzykiem pozostawienia blizny. Po usunięciu tkanka jest często wysyłana do badania histopatologicznego, aby wykluczyć inne schorzenia.
Oprócz wymienionych metod, dermatolodzy mogą stosować również terapie farmakologiczne, takie jak miejscowe leki zawierające silniejsze kwasy czy preparaty immunomodulujące, które mają na celu pobudzenie układu odpornościowego do walki z wirusem HPV. W leczeniu brodawek płaskich i niektórych innych typów stosuje się również terapie laserowe, które precyzyjnie niszczą tkankę brodawki. Wybór odpowiedniej metody zależy od wielu czynników, w tym od rodzaju i lokalizacji kurzajki, wieku pacjenta, jego stanu zdrowia oraz ewentualnych wcześniejszych prób leczenia. Dlatego zawsze kluczowa jest konsultacja z lekarzem, który pomoże ocenić sytuację i zaproponować najbezpieczniejsze i najskuteczniejsze rozwiązanie.
Podsumowując, profesjonalne metody leczenia kurzajek obejmują:
- Kriochirurgia (zamrażanie ciekłym azotem).
- Elektrokoagulacja (wypalanie prądem).
- Chirurgiczne wycięcie zmiany.
- Terapie laserowe.
- Farmakoterapia (leki miejscowe i ogólne).