Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a także wpływać na estetykę. Zrozumienie mechanizmu ich powstawania jest kluczowe do zapobiegania i skutecznego leczenia. Wirus HPV przenosi się poprzez bezpośredni kontakt ze skórą lub pośrednio przez zakażone przedmioty, takie jak ręczniki czy obuwie. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że trudno jednoznacznie wskazać moment zakażenia. Wirus atakuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania, co objawia się charakterystycznym uwypukleniem na skórze.
Istnieje ponad sto typów wirusa HPV, a każdy z nich preferuje inne miejsca na ciele i wywołuje specyficzne rodzaje brodawek. Niektóre typy są bardziej zakaźne niż inne, a podatność na infekcję zależy od wielu czynników, w tym od stanu układu odpornościowego. Osoby o osłabionej odporności, np. po chemioterapii, zakażone wirusem HIV, cierpiące na choroby autoimmunologiczne lub przyjmujące leki immunosupresyjne, są bardziej narażone na rozwój brodawek i trudniejsze do ich wyleczenia. Warto pamiętać, że kurzajki mogą pojawić się na każdej części ciała, choć najczęściej lokalizują się na dłoniach, stopach, twarzy i w okolicach narządów płciowych. Ich wygląd jest zróżnicowany – mogą być płaskie, wypukłe, kalafiorowate, a nawet przypominać małe brokatowe kropki.
Wirus HPV jest niezwykle powszechny w środowisku. Spotkać go można na basenach, pod prysznicami publicznymi, w siłowniach, a nawet na powierzchniach dotykanych przez wiele osób, takich jak klamki czy poręcze. Dlatego higiena osobista i unikanie bezpośredniego kontaktu z potencjalnie zakażonymi powierzchniami odgrywają kluczową rolę w profilaktyce. Wirus może przetrwać na tych powierzchniach przez długi czas, czekając na dogodne warunki do infekcji. Uszkodzona skóra, nawet niewielkie otarcia czy skaleczenia, stanowi otwartą bramę dla wirusa, ułatwiając mu wniknięcie do organizmu. Stąd też tak ważne jest dbanie o integralność bariery skórnej.
Główne przyczyny powstawania kurzajek na skórze
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, czyli HPV. Ten wirus posiada około 150 różnych typów, z których każdy może wywołać specyficzny rodzaj brodawki w określonej lokalizacji na ciele. Wirus przenosi się głównie przez bezpośredni kontakt skóra do skóry, ale również przez pośrednie zakażenie, gdy dotykamy przedmiotów, na których znajdują się cząsteczki wirusa. To właśnie kontakt z zakażonymi powierzchniami, często nieświadomy, jest najczęstszym sposobem na pozyskanie wirusa HPV. Wirus ten preferuje wilgotne i ciepłe środowiska, dlatego miejsca takie jak baseny, sauny, szatnie czy ogólnodostępne prysznice stanowią idealne siedlisko dla jego przetrwania i łatwego przenoszenia.
Kolejnym istotnym czynnikiem sprzyjającym rozwojowi kurzajek jest osłabiony układ odpornościowy. Nasz organizm zazwyczaj potrafi skutecznie zwalczać wirusy, w tym HPV, zapobiegając rozwojowi brodawek. Jednak gdy układ immunologiczny jest osłabiony, na przykład z powodu stresu, niewłaściwej diety, braku snu, chorób przewlekłych lub przyjmowania leków immunosupresyjnych, wirus ma ułatwione zadanie. W takich sytuacjach nawet niewielka ekspozycja na wirusa może doprowadzić do powstania uporczywych zmian skórnych. Dlatego też osoby starsze, dzieci, kobiety w ciąży oraz osoby z chorobami autoimmunologicznymi lub po transplantacjach są bardziej podatne na infekcje HPV i rozwój kurzajek.
Uszkodzenia naskórka, takie jak skaleczenia, zadrapania, otarcia czy pęknięcia skóry, również znacząco zwiększają ryzyko zakażenia wirusem HPV. Wirus nie jest w stanie przeniknąć przez zdrową, nienaruszoną barierę skórną. Jednak gdy skóra jest uszkodzona, wirus ma otwartą drogę do wniknięcia w głębsze warstwy naskórka i rozpoczęcia swojego cyklu rozwojowego. Szczególnie narażone są miejsca, które są często narażone na drobne urazy, na przykład dłonie, stopy czy okolice paznokci. Dbanie o stan skóry, jej nawilżenie i unikanie jej uszkodzeń, jest zatem ważnym elementem profilaktyki przeciwko kurzajkom. Nawet drobne skaleczenie może stać się furtką dla wirusa.
Wirus HPV jako główny sprawca powstawania kurzajek
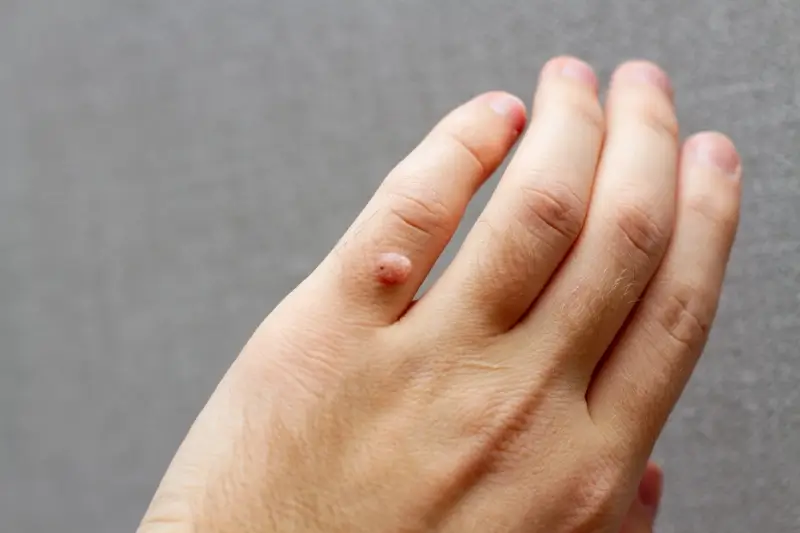
Przenoszenie wirusa HPV odbywa się przede wszystkim poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez pośredni kontakt z przedmiotami i powierzchniami, które miały kontakt z zainfekowaną skórą. Wirus ten jest niezwykle odporny i potrafi przetrwać w środowisku zewnętrznym przez długi czas, szczególnie w wilgotnych i ciepłych warunkach. Miejsca publiczne takie jak baseny, sauny, siłownie, a także wspólne ręczniki czy obuwie, mogą stanowić źródło zakażenia. Dotknięcie zainfekowanej powierzchni, a następnie dotknięcie własnej skóry, zwłaszcza jeśli jest ona uszkodzona, otwiera drogę dla wirusa do wniknięcia w naskórek.
Po wniknięciu do organizmu, wirus HPV infekuje komórki naskórka, prowadząc do ich nieprawidłowego i przyspieszonego podziału. Ten proces proliferacji komórkowej objawia się jako widoczna zmiana skórna – kurzajka. Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznych brodawek, może być bardzo zmienny, trwając od kilku tygodni do nawet kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus może być obecny na skórze bezobjawowo, ale już zdolny do zakażenia innych osób. Różne typy wirusa HPV mają tendencję do atakowania określonych obszarów ciała, co przekłada się na lokalizację i wygląd powstających brodawek.
Czynniki sprzyjające rozwojowi kurzajek i ich powstawaniu
Poza samym zakażeniem wirusem HPV, istnieje szereg czynników, które znacząco zwiększają podatność organizmu na rozwój kurzajek. Jednym z najważniejszych jest obniżona odporność. Układ immunologiczny zdrowego człowieka jest w stanie skutecznie kontrolować namnażanie się wirusa, często eliminując go całkowicie lub utrzymując w stanie uśpienia. Jednakże, gdy odporność jest osłabiona, na przykład z powodu chronicznego stresu, niewłaściwej diety, braku snu, chorób przewlekłych lub przyjmowania leków immunosupresyjnych, wirus HPV może swobodnie się namnażać, prowadząc do powstania brodawek. To właśnie stan układu immunologicznego decyduje o tym, czy infekcja wirusem HPV zakończy się pojawieniem się kurzajek, czy pozostanie niezauważona.
Kolejnym istotnym czynnikiem sprzyjającym powstawaniu kurzajek są mikrourazy i uszkodzenia skóry. Wirus HPV nie jest w stanie przeniknąć przez zdrową, nienaruszoną barierę naskórkową. Jednak nawet drobne skaleczenia, zadrapania, otarcia, pęknięcia czy maceracja skóry (np. w wyniku długotrwałego kontaktu z wodą) stanowią otwartą drogę dla wirusa. Dlatego też miejsca takie jak dłonie, stopy, okolice paznokci, które są często narażone na drobne urazy mechaniczne, są szczególnie podatne na infekcję HPV. Regularne nawilżanie skóry i dbanie o jej integralność może znacząco zmniejszyć ryzyko zakażenia.
Istotną rolę odgrywa również higiena osobista i środowiskowa. Wirus HPV jest bardzo powszechny w środowisku, szczególnie w miejscach wilgotnych i ciepłych, takich jak baseny, sauny, łaźnie, szatnie czy ogólnodostępne prysznice. Noszenie klapków w takich miejscach, unikanie dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku, a także częste mycie rąk, to podstawowe zasady profilaktyki. Utrzymanie wysokiego poziomu higieny osobistej minimalizuje kontakt z wirusem i ogranicza jego rozprzestrzenianie się. Warto również pamiętać, że kurzajki są wysoce zaraźliwe, więc osoby już posiadające brodawki powinny zachować szczególną ostrożność, aby nie rozprzestrzeniać infekcji na inne części swojego ciała lub na inne osoby.
Jak wirus HPV wywołuje zmiany skórne zwane kurzajkami?
Wirus brodawczaka ludzkiego (HPV) wywołuje kurzajki poprzez specyficzny mechanizm infekowania komórek naskórka. Po wniknięciu do organizmu, najczęściej przez drobne uszkodzenia skóry, wirus kieruje się do warstwy podstawnej naskórka. Tam, wykorzystując mechanizmy komórkowe gospodarza, zaczyna się namnażać. Kluczową rolę w tym procesie odgrywa fakt, że wirus HPV jest wirusem onkogennym, co oznacza, że ma zdolność do modyfikowania cyklu życia komórek, do których infekuje. W normalnych warunkach, komórki naskórka dzielą się w sposób uporządkowany, stopniowo różnicując się i migrując ku powierzchni skóry, gdzie ostatecznie obumierają i są złuszczane. Wirus HPV zakłóca ten proces.
Infekcja wirusowa prowadzi do niekontrolowanego namnażania się komórek nabłonkowych w miejscu infekcji. Wirus HPV zawiera geny, które kodują białka (np. E6 i E7), zaburzające działanie kluczowych białek regulujących cykl komórkowy, takich jak p53 i Rb. Te białka w zdrowych komórkach odpowiadają za zatrzymanie podziałów komórkowych w przypadku uszkodzenia DNA lub w momencie, gdy komórka osiągnie swój maksymalny wiek. Wirus HPV je dezaktywuje, co prowadzi do nieograniczonych podziałów komórkowych. Ten nadmierny rozrost komórek naskórka manifestuje się jako widoczna zmiana skórna, czyli kurzajka.
Warto zaznaczyć, że kurzajki nie są jedynie skupiskiem martwych komórek. Są to aktywne zmiany skórne, w których wirus HPV nadal funkcjonuje i namnaża się, produkując nowe cząsteczki wirusa. Brodawka stanowi swoisty „fabrykę” wirusa, z której może on być dalej rozprzestrzeniany. Charakterystyczna, często szorstka i nierówna powierzchnia brodawki wynika z nieprawidłowej keratynizacji, czyli procesu tworzenia się keratyny, głównego białka budującego naskórek. Wirus HPV zakłóca również prawidłowy przebieg tego procesu, prowadząc do tworzenia się przerośniętej, nierównej warstwy rogowej naskórka. To właśnie ta nadmierna proliferacja i nieprawidłowa różnicowanie komórek stanowi podstawę morfologiczną kurzajki.
Różne rodzaje kurzajek i ich powiązanie z wirusem HPV
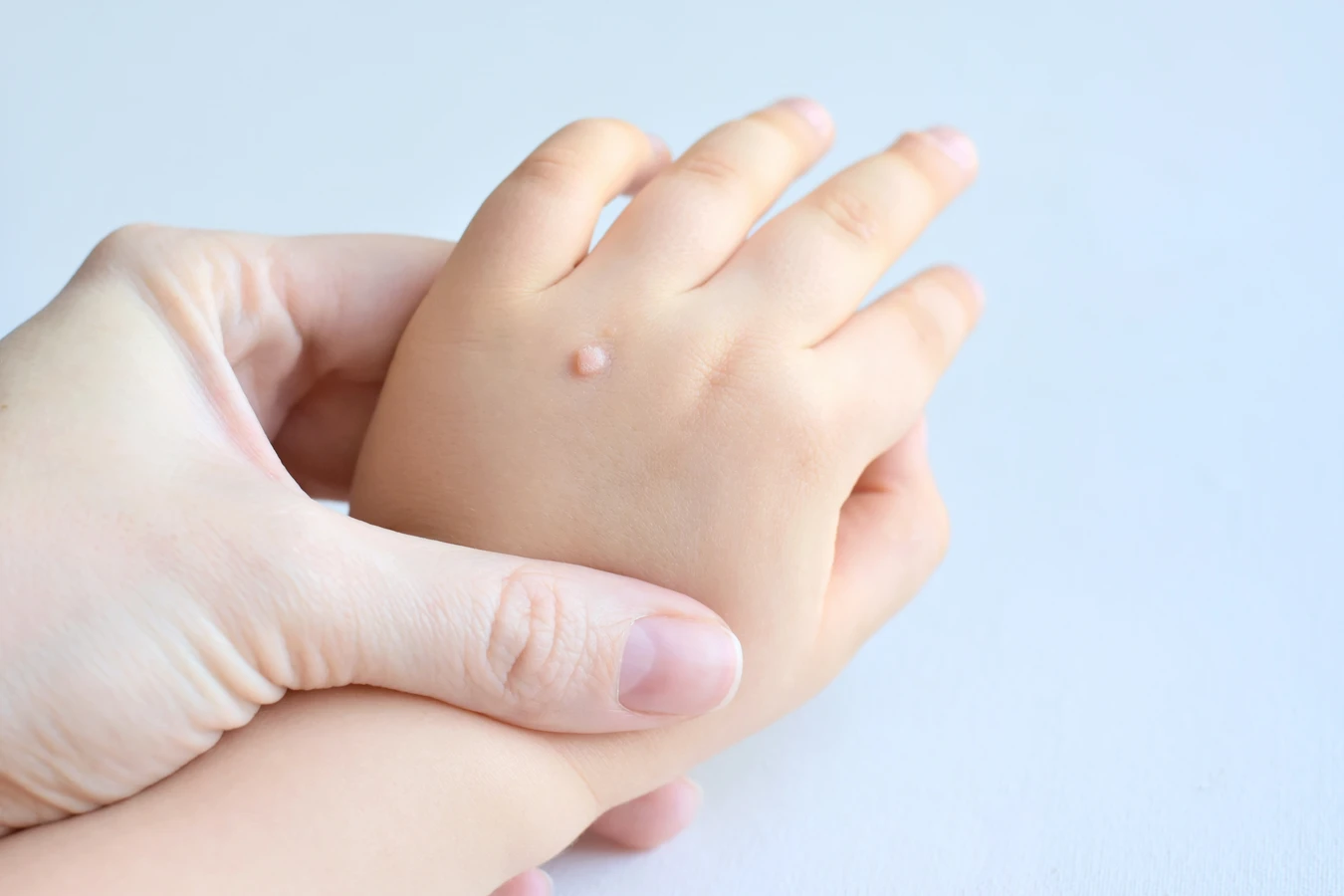
Istnieje wiele rodzajów kurzajek, a ich wygląd i lokalizacja często zależą od konkretnego typu wirusa HPV, który wywołał infekcję. Najczęściej spotykane są brodawki zwykłe, które zazwyczaj pojawiają się na palcach, dłoniach i kolanach. Mają one chropowatą, kalafiorowatą powierzchnię i mogą występować pojedynczo lub w grupach. Te brodawki są zazwyczaj wywoływane przez typy HPV 1, 2, 4 i 7. Są one wysoce zaraźliwe i mogą rozprzestrzeniać się przez bezpośredni kontakt lub przez samoinokulację, czyli przenoszenie wirusa z jednej części ciała na drugą.
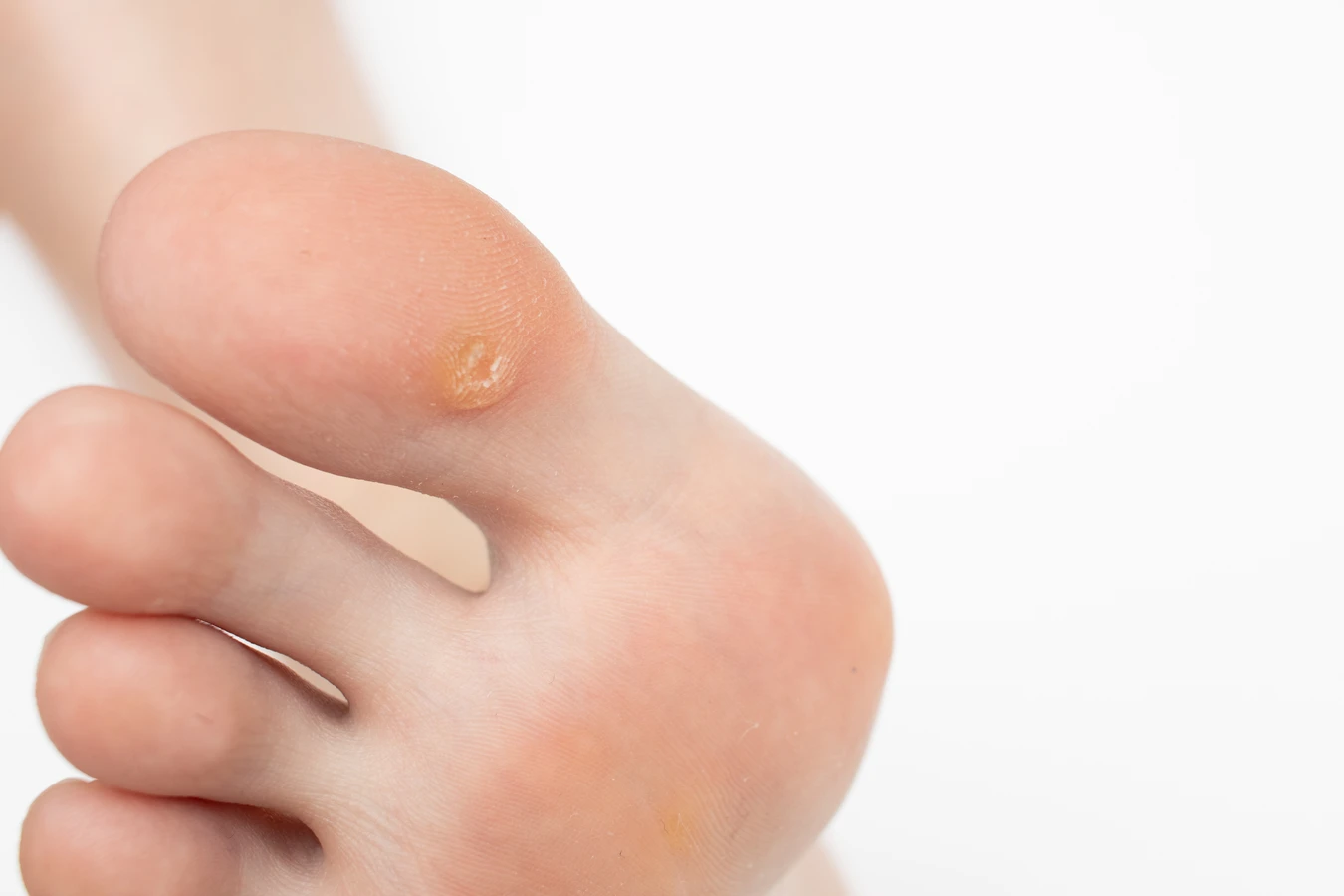
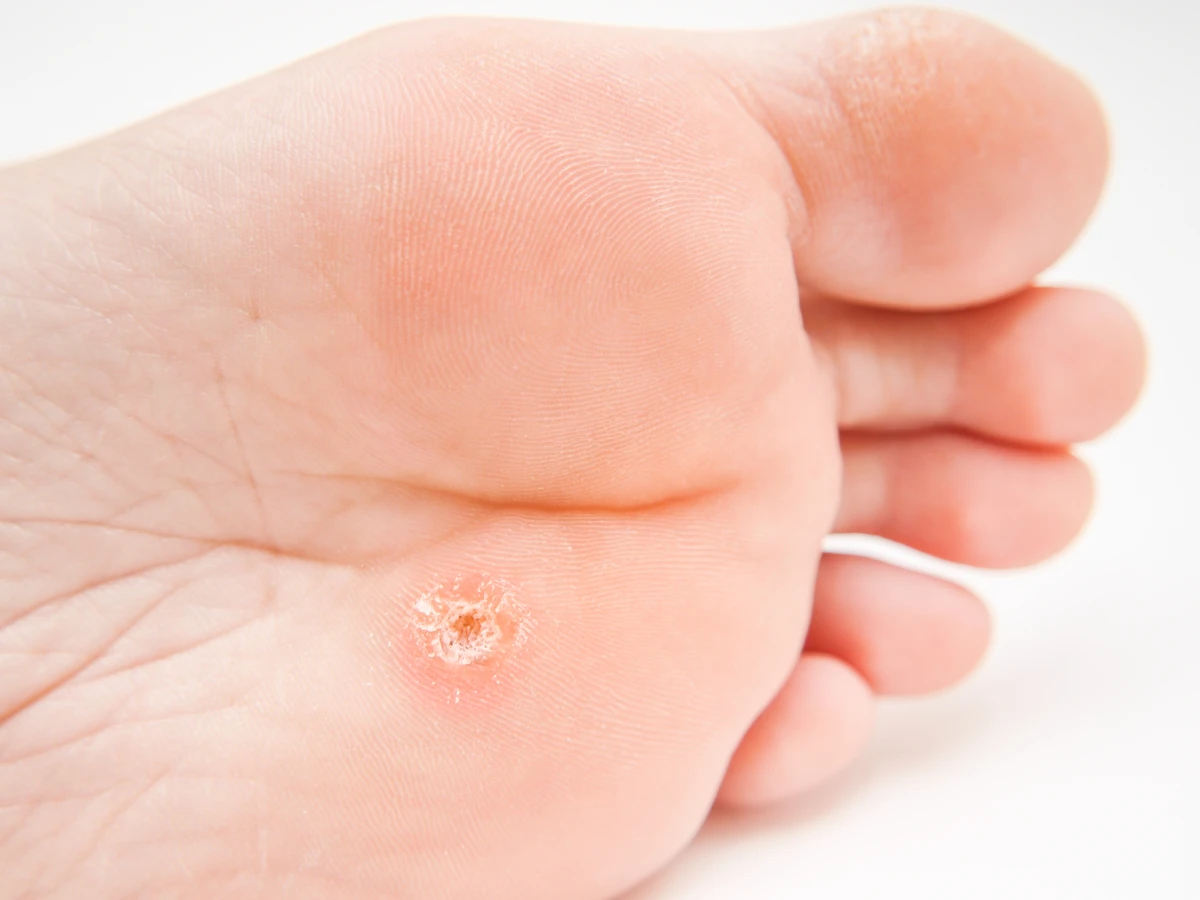
Brodawki stóp, znane również jako kurzajki podeszwowe, to kolejny powszechny rodzaj zmian skórnych. Zazwyczaj lokalizują się na podeszwach stóp, często w miejscach narażonych na ucisk, co sprawia, że mogą być bolesne. Ze względu na nacisk wywierany przez chodzenie, często rosną do wewnątrz, tworząc twardą, zrogowaciałą zmianę, w której widoczne są małe czarne punkty – zatkane naczynia krwionośne. Brodawki stóp są najczęściej wywoływane przez typy HPV 1, 2 i 4. Wilgotne środowisko, takie jak baseny czy prysznice, sprzyja ich powstawaniu i rozprzestrzenianiu.
Inne rodzaje kurzajek obejmują:
- Brodawki płaskie, które są mniejsze, gładsze i zazwyczaj mają barwę skóry lub lekko brązowawą. Często pojawiają się na twarzy, rękach i nogach, zwłaszcza u dzieci i młodzieży. Wywoływane są przez typy HPV 3 i 10.
- Brodawki nitkowate, które są cienkie, wydłużone i często pojawiają się na twarzy, wokół ust, nosa i oczu. Mogą być wywoływane przez różne typy HPV, w tym te odpowiedzialne za inne rodzaje brodawek.
- Brodawki narządów płciowych, czyli kłykciny kończyste, które są przenoszone drogą płciową i wywoływane przez specyficzne typy HPV (np. 6 i 11). Wymagają odrębnego leczenia i diagnostyki, często wykonywanej przez lekarza specjalistę.
Każdy z tych rodzajów brodawek jest wywoływany przez określone typy wirusa HPV, co podkreśla różnorodność tego patogenu i jego wpływ na skórę człowieka. Zrozumienie, z jakim typem wirusa mamy do czynienia, może pomóc w wyborze najskuteczniejszej metody leczenia.
Profilaktyka przeciwko kurzajkom i zapobieganie ich nawrotom
Podstawowym elementem profilaktyki przeciwko kurzajkom jest unikanie kontaktu z wirusem HPV. Wirus ten jest powszechny w środowisku, dlatego kluczowe jest zachowanie zasad higieny osobistej. Należy unikać chodzenia boso w miejscach publicznych o podwyższonym ryzyku zakażenia, takich jak baseny, sauny, łaźnie czy szatnie. Zawsze warto zakładać klapki ochronne. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami, również jest bardzo ważne. Warto również unikać dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku, które mogą mieć kontakt ze skórą.
Dbanie o kondycję skóry i wzmacnianie układu odpornościowego to kolejne kluczowe strategie zapobiegawcze. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Regularne nawilżanie skóry, zwłaszcza na dłoniach i stopach, zapobiega jej pękaniu i powstawaniu mikrourazów, które ułatwiają wirusowi wniknięcie. Z kolei silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa HPV, zapobiegając rozwojowi brodawek. Właściwa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu to czynniki, które przyczyniają się do wzmocnienia odporności organizmu.
Dla osób, które już przeszły infekcję wirusem HPV i miały kurzajki, istotne jest zapobieganie nawrotom. Choć wyleczenie kurzajki oznacza usunięcie widocznej zmiany, wirus HPV może nadal pozostawać w organizmie w stanie uśpienia. Dlatego ważne jest dalsze przestrzeganie zasad higieny i dbanie o odporność. Unikanie ponownego zakażenia, szczególnie tymi samymi typami wirusa, może być trudne, ale wzmacnianie układu odpornościowego zwiększa szanse na jego eliminację. W przypadku osób szczególnie narażonych, na przykład z obniżoną odpornością lub po przebytych brodawkach narządów płciowych, lekarz może zalecić specjalne środki profilaktyczne lub szczepienia przeciwko niektórym typom wirusa HPV. Szczepienia te chronią przed najbardziej niebezpiecznymi typami wirusa, które mogą prowadzić do rozwoju nowotworów.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Przede wszystkim, jeśli brodawka jest bardzo bolesna, krwawi lub szybko się zmienia, należy niezwłocznie skonsultować się z lekarzem. Zmiany w wyglądzie kurzajki, takie jak szybki wzrost, zmiana koloru, kształtu lub pojawienie się owrzodzenia, mogą sugerować inne, poważniejsze schorzenie skórne, dlatego wymagają profesjonalnej diagnostyki.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład z powodu chorób takich jak HIV/AIDS, cukrzyca, czy w trakcie chemioterapii. U tych pacjentów kurzajki mogą być bardziej rozległe, uporczywe i trudniejsze do leczenia, a także mogą stanowić objaw innych problemów zdrowotnych. W takich przypadkach konieczna jest konsultacja z lekarzem, który dobierze odpowiednią terapię i oceni ogólny stan zdrowia pacjenta. Również w przypadku pojawienia się brodawek w nietypowych miejscach, na przykład na twarzy lub w okolicy narządów płciowych, zaleca się wizytę u specjalisty, aby wykluczyć inne przyczyny i zastosować odpowiednie leczenie.
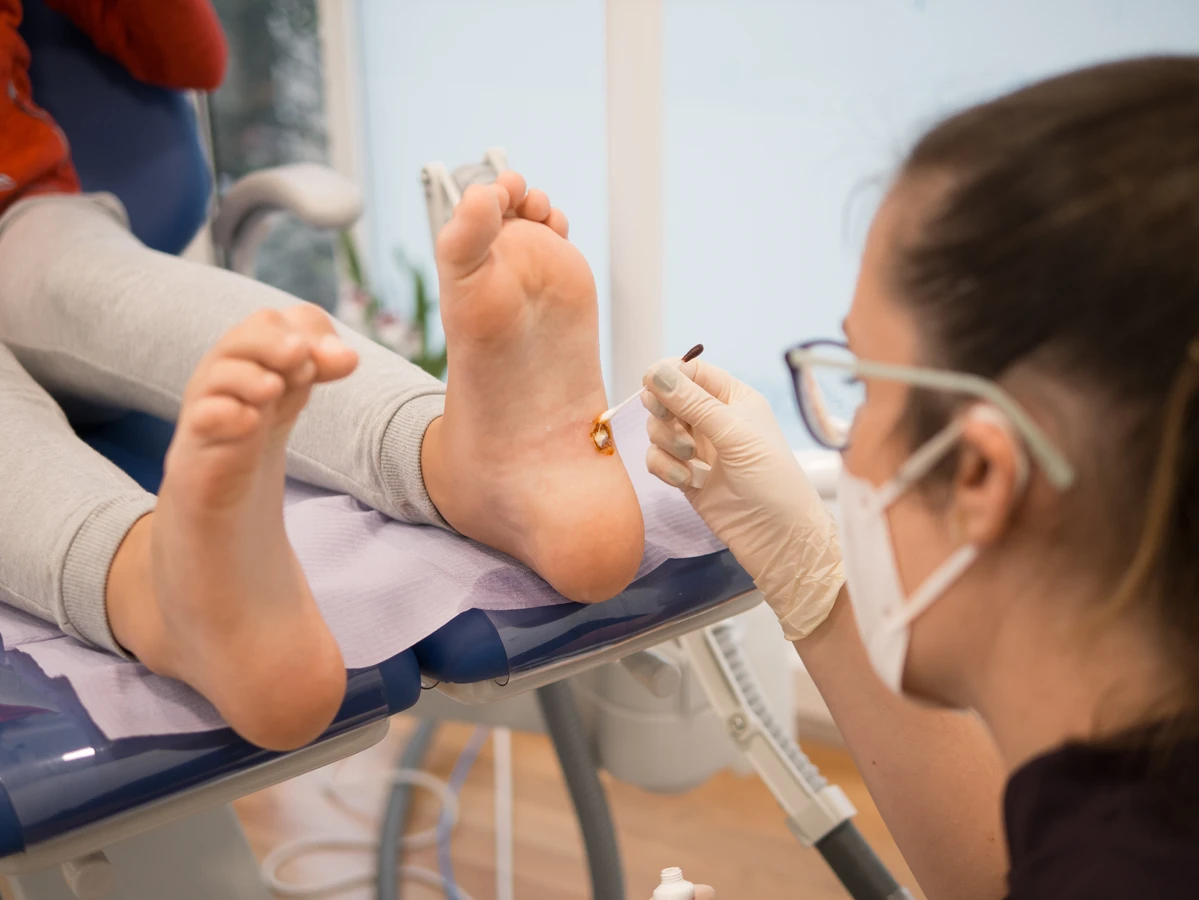
Nawet jeśli kurzajka nie wydaje się groźna, a domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, warto rozważyć wizytę u lekarza. Niektóre brodawki są oporne na standardowe terapie i wymagają bardziej zaawansowanych metod leczenia, takich jak krioterapię (zamrażanie), elektrokoagulację (wypalanie), laseroterapię, czy leczenie farmakologiczne z użyciem silniejszych substancji. Lekarz dermatolog będzie w stanie ocenić rodzaj brodawki, dobrać najskuteczniejszą metodę leczenia i monitorować proces gojenia, minimalizując ryzyko powikłań i nawrotów. Warto pamiętać, że samodzielne próby usunięcia kurzajki, szczególnie w sposób agresywny, mogą prowadzić do powstawania blizn, infekcji, a nawet rozprzestrzeniania się wirusa na inne obszary skóry.