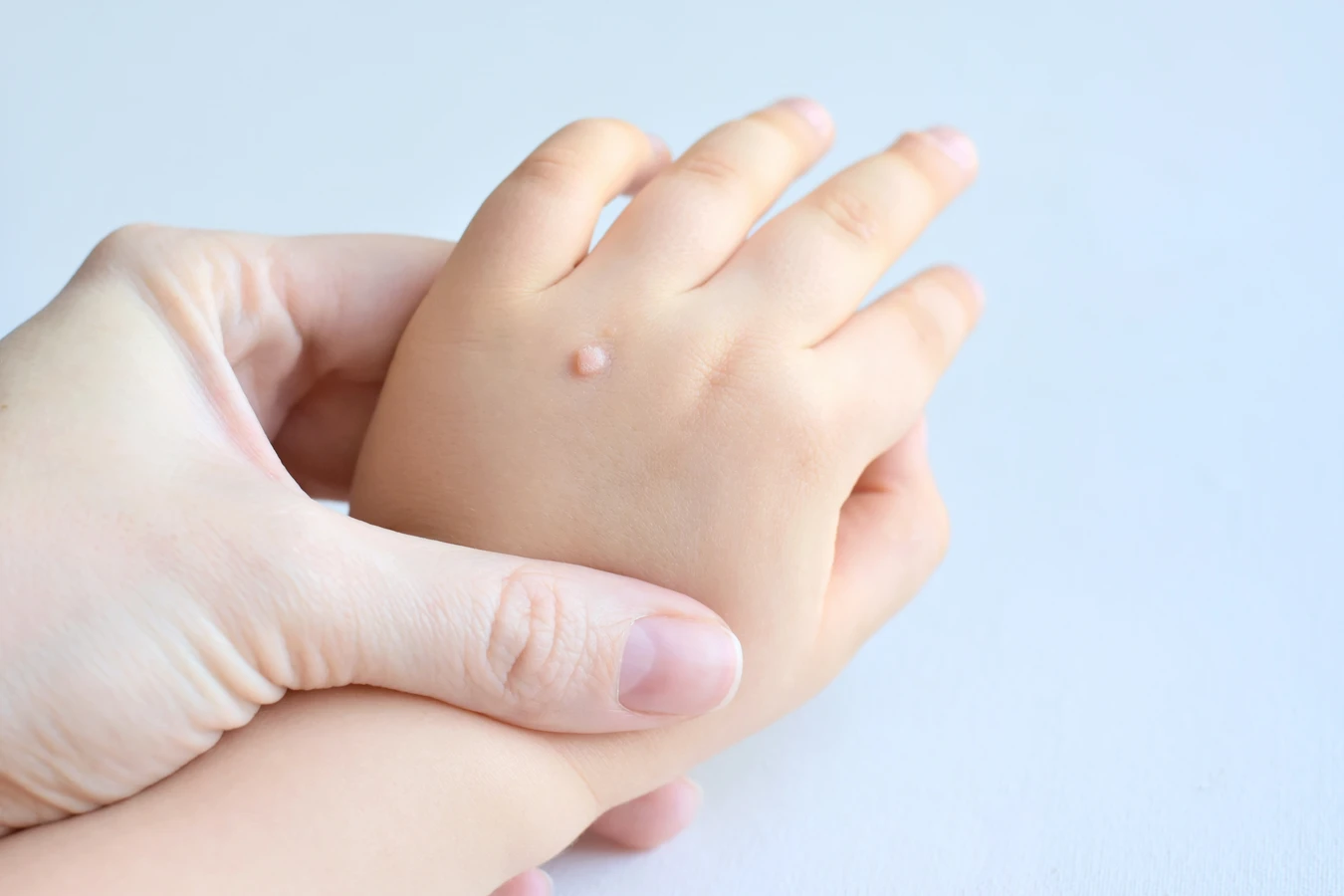
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach, stopach, a także na twarzy i narządach płciowych. Choć często są uznawane za jedynie estetyczny problem, warto zrozumieć ich genezę, aby skutecznie sobie z nimi radzić. Główną przyczyną powstawania kurzajek jest infekcja wirusowa, a konkretnie wirusem brodawczaka ludzkiego, znanym jako HPV (Human Papillomavirus).
Istnieje ponad sto typów wirusa HPV, a każdy z nich ma predyspozycje do atakowania określonych obszarów skóry i błon śluzowych. Niektóre typy HPV powodują brodawki powierzchowne, które są powszechnie spotykane, inne zaś mogą prowadzić do powstania kłykcin kończystych, czyli brodawek narządów płciowych. Wirus ten jest bardzo zaraźliwy i łatwo przenosi się z osoby na osobę lub poprzez kontakt z zakażonymi powierzchniami. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu zakażenia do pojawienia się widocznej zmiany skórnej może minąć sporo czasu.
Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry, a także przez kontakt ze śluzówkami. Narażenie na zakażenie jest znacznie większe w miejscach wilgotnych i ciepłych, takich jak baseny, sauny, prysznice publiczne czy siłownie. Nawet drobne skaleczenia, otarcia czy maceracja skóry (rozmiękanie spowodowane długotrwałym działaniem wilgoci) mogą ułatwić wirusowi wniknięcie do organizmu. Warto pamiętać, że wirus może być obecny na przedmiotach codziennego użytku, takich jak ręczniki, obuwie, czy nawet klamki, jeśli miały kontakt z zakażoną skórą.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym infekcja może przebiec bezobjawowo, a wirus zostanie samoistnie zwalczony przez organizm. Niestety, u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu, niedoborów żywieniowych lub w wyniku innych infekcji, wirus może się łatwiej namnażać i prowadzić do rozwoju brodawek. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na zakażenie wirusem HPV.
Sam fakt pojawienia się kurzajki nie zawsze oznacza, że jesteśmy zarażeni od innej osoby. Możliwe jest również auto-zakażenie, czyli przeniesienie wirusa z jednej części ciała na inną. Na przykład, dotknięcie kurzajki na dłoni, a następnie przetarcie oka, może doprowadzić do powstania brodawki w okolicy oczu. Podobnie, drapanie kurzajki na stopie i dotknięcie tą samą ręką innej części skóry, może skutkować powstaniem nowej zmiany.
Jakie są główne czynniki sprzyjające powstawaniu kurzajek
Choć podstawową przyczyną kurzajek jest wirus HPV, istnieje szereg czynników, które znacząco zwiększają ryzyko zakażenia i rozwoju tych zmian skórnych. Zrozumienie tych czynników jest kluczowe dla profilaktyki i skutecznego zapobiegania nawrotom. Jednym z najważniejszych czynników jest osłabienie układu odpornościowego. Gdy nasz organizm jest osłabiony, jego zdolność do zwalczania wirusów, w tym HPV, jest ograniczona. Do osłabienia odporności może dojść z wielu powodów, takich jak przewlekły stres, niedobór snu, niezdrowa dieta, choroby przewlekłe (np. cukrzyca, HIV), a także przyjmowanie niektórych leków, zwłaszcza tych immunosupresyjnych, stosowanych po przeszczepach narządów czy w leczeniu chorób autoimmunologicznych.
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i namnażania się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie, szatnie, prysznice publiczne, a także wilgotne buty, są potencjalnymi źródłami zakażenia. Woda w basenach, mimo chlorowania, może nadal zawierać cząsteczki wirusa, a wilgotna skóra jest bardziej podatna na mikrourazy, przez które wirus może łatwiej wniknąć. Noszenie nieprzewiewnego obuwia, zwłaszcza w ciepłe dni, może prowadzić do nadmiernego pocenia się stóp, co tworzy sprzyjające warunki dla rozwoju brodawek.
Uszkodzenia skóry, nawet te drobne, otwierają drogę dla wirusa HPV. Niewielkie skaleczenia, zadrapania, otarcia, pęknięcia naskórka, a także maceracja skóry (rozmiękanie i osłabienie bariery ochronnej skóry pod wpływem długotrwałego kontaktu z wilgocią. Mogą one wystąpić podczas golenia, manicure, pedicure, czy po prostu w wyniku codziennych czynności. Osoby wykonujące prace manualne, narażone na częste drobne urazy skóry, mogą być bardziej podatne na zakażenie.
Kontakt z osobą zakażoną lub z powierzchniami zanieczyszczonymi wirusem jest bezpośrednim źródłem infekcji. Wirus HPV jest wysoce zaraźliwy i może przenosić się przez bezpośredni kontakt skóra do skóry. Dotknięcie kurzajki, a następnie przetarcie innej części ciała, może spowodować auto-zakażenie. W przestrzeniach publicznych, gdzie wiele osób ma kontakt z tą samą powierzchnią, ryzyko przeniesienia wirusa jest zwiększone. Dotyczy to zwłaszcza miejsc, gdzie dochodzi do kontaktu bosej stopy z podłożem, jak np. podłogi w szatniach czy na obiektach sportowych.
Niewłaściwa higiena osobista, choć nie jest bezpośrednią przyczyną infekcji, może sprzyjać rozwojowi i rozprzestrzenianiu się kurzajek. Dotyczy to sytuacji, gdy osoba zakażona nie dba o higienę dłoni po dotknięciu kurzajki, lub gdy dzieli się ręcznikami czy innymi przedmiotami osobistego użytku z innymi osobami. Utrzymywanie skóry w czystości i suchości, a także unikanie drapania zmian skórnych, może pomóc w ograniczeniu rozprzestrzeniania się wirusa.
Jakie są rodzaje kurzajek i ich lokalizacja na ciele
Kurzajki, choć wszystkie wywołane są przez wirusa HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, co wpływa na ich wygląd, objawy i sposób leczenia. Poznanie tych różnic jest ważne dla prawidłowej diagnozy i dobrania odpowiedniej terapii. Najczęściej spotykane są brodawki zwykłe, które zazwyczaj pojawiają się na grzbietach dłoni, palcach oraz na kolanach i łokciach. Charakteryzują się szorstką, twardą powierzchnią i mogą mieć nieregularny kształt. Często otoczone są wałem zrogowaciałego naskórka, a w ich wnętrzu można dostrzec drobne czarne punkciki, które są zakrzepłymi naczyniami krwionośnymi.
Brodawki podeszwowe to te, które lokalizują się na podeszwach stóp. Ze względu na nacisk wywierany podczas chodzenia, często rosną do wewnątrz, co sprawia, że są bolesne i mogą przypominać odciski. Mają zazwyczaj twardszą powierzchnię niż brodawki zwykłe, a ich powierzchnia może być pokryta zrogowaciałą skórą, która utrudnia dostrzeżenie charakterystycznych czarnych punkcików. Mogą występować pojedynczo lub w grupach, tworząc tzw. mozaikowe brodawki.
Brodawki płaskie, zwane również brodawkami młodocianych, najczęściej pojawiają się na twarzy, szyi, nadgarstkach i grzbietach dłoni. Mają one płaski, gładki wierzch i są zazwyczaj mniejsze i mniej wypukłe niż brodawki zwykłe. Mogą mieć kolor skóry, różowy lub brązowy. Choć często są mniej uciążliwe pod względem bólu, mogą być bardziej widoczne i trudniejsze do usunięcia, szczególnie na twarzy, gdzie mogą pozostawiać blizny.
Brodawki nitkowate, czyli wydłużone i cienkie narośla, najczęściej pojawiają się w okolicy ust, nosa, a także na powiekach i szyi. Są one zazwyczaj pojedyncze i mają kolor skóry lub lekko brązowy. Ze względu na swoją lokalizację, mogą być uciążliwe i łatwo ulec uszkodzeniu, co może prowadzić do krwawienia lub zakażenia.
Brodawki płciowe, znane również jako kłykciny kończyste, są przenoszone drogą płciową i pojawiają się na narządach płciowych, w okolicy odbytu oraz na błonach śluzowych. Mogą mieć postać małych grudek, kalafiorowatych narośli lub płaskich zmian. Niektóre typy wirusa HPV powodujące brodawki płciowe są powiązane ze zwiększonym ryzykiem rozwoju raka szyjki macicy, prącia, odbytu i gardła, dlatego wymagają szczególnej uwagi i leczenia medycznego.
Jak skutecznie pozbyć się kurzajek na dłoniach i stopach
Pozbycie się kurzajek, zwłaszcza tych zlokalizowanych na dłoniach i stopach, może być wyzwaniem, ale istnieje wiele skutecznych metod leczenia. Wybór metody zależy od wielkości, liczby i lokalizacji brodawek, a także od indywidualnych preferencji pacjenta i jego stanu zdrowia. Jedną z najczęściej stosowanych metod jest leczenie miejscowe za pomocą preparatów zawierających kwas salicylowy lub kwas mlekowy. Dostępne są one w formie płynów, żeli, plastrów czy maści. Działają one poprzez stopniowe złuszczanie zrogowaciałej warstwy naskórka, prowadząc do usunięcia brodawki. Leczenie takie wymaga cierpliwości i regularności, ponieważ może trwać od kilku tygodni do kilku miesięcy.
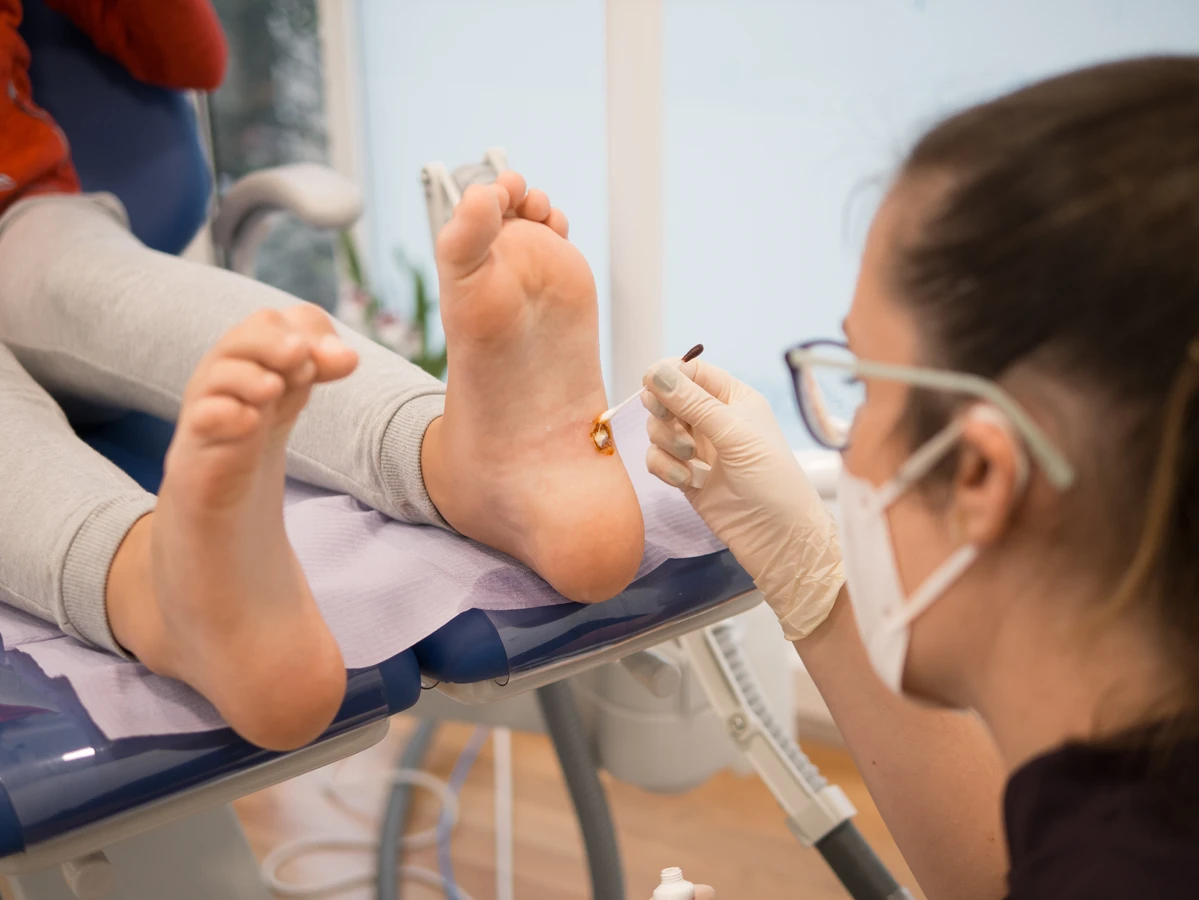
Krioterapia, czyli zamrażanie brodawek ciekłym azotem, jest kolejną popularną metodą. Zabieg ten jest zazwyczaj wykonywany w gabinecie lekarskim i polega na krótkotrwałym przyłożeniu aplikatora z ciekłym azotem do zmiany skórnej. Niska temperatura powoduje powstanie pęcherza, a następnie obumarcie tkanki kurzajki, która odpada po kilku dniach. Czasami potrzebne jest powtórzenie zabiegu. Metoda ta jest skuteczna, ale może być bolesna i czasami prowadzić do powstania blizn.
Elektrokoagulacja to zabieg polegający na usunięciu kurzajki za pomocą prądu elektrycznego. Lekarz wykorzystuje specjalne narzędzie, które podgrzewa tkankę brodawki, powodując jej zniszczenie. Metoda ta jest szybka i skuteczna, ale również może być bolesna i wymaga znieczulenia miejscowego. Po zabiegu może pozostać niewielka blizna.
Laseroterapia to nowoczesna metoda usuwania kurzajek, która wykorzystuje wiązkę lasera do precyzyjnego niszczenia tkanki brodawki. Lasery mogą być stosowane do usuwania różnych typów brodawek, a wybór odpowiedniego typu lasera zależy od lokalizacji i wielkości zmiany. Metoda ta jest zazwyczaj skuteczna i wiąże się z mniejszym ryzykiem powstania blizn niż elektrokoagulacja, ale może być droższa.
W niektórych przypadkach, zwłaszcza gdy inne metody zawiodą lub gdy kurzajki są liczne i rozległe, lekarz może zdecydować o leczeniu farmakologicznym z zastosowaniem leków doustnych, np. interferonu, lub o chirurgicznym wycięciu zmiany. Ważne jest, aby przed podjęciem decyzji o konkretnej metodzie leczenia skonsultować się z lekarzem dermatologiem, który oceni stan skóry i dobierze najodpowiedniejszą terapię. Po skutecznym usunięciu kurzajki, istotne jest również dbanie o higienę i unikanie czynników, które mogły sprzyjać jej powstaniu, aby zapobiec nawrotom.
Profilaktyka i zapobieganie nawrotom kurzajek w przyszłości
Zapobieganie nawrotom kurzajek jest równie ważne jak ich skuteczne usunięcie. Ponieważ wirus HPV jest powszechny i może długo pozostawać w uśpieniu w organizmie, istnieje ryzyko ponownego pojawienia się zmian skórnych, zwłaszcza w okresach obniżonej odporności. Kluczową rolę w profilaktyce odgrywa dbanie o silny układ odpornościowy. Regularna aktywność fizyczna, zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu oraz unikanie przewlekłego stresu to filary zdrowego organizmu, który jest w stanie skuteczniej walczyć z infekcjami wirusowymi. Witamina C, cynk i selen są szczególnie ważne dla prawidłowego funkcjonowania układu immunologicznego.
Unikanie miejsc, w których wirus HPV ma sprzyjające warunki do rozwoju i przenoszenia, jest kolejnym istotnym elementem profilaktyki. W miejscach publicznych, takich jak baseny, sauny, siłownie, czy szatnie, zaleca się noszenie obuwia ochronnego (np. klapek). Należy również unikać chodzenia boso po wilgotnych powierzchniach. Ważne jest, aby po skorzystaniu z takich miejsc dokładnie umyć i osuszyć stopy, a także unikać dzielenia się ręcznikami i innymi przedmiotami osobistego użytku.
Dbałość o higienę skóry jest fundamentalna. Regularne mycie i dokładne osuszanie skóry, zwłaszcza stóp, pomaga utrzymać jej barierę ochronną w dobrej kondycji. Należy unikać nadmiernego moczenia skóry, które może ją osłabić i uczynić bardziej podatną na infekcje. W przypadku drobnych skaleczeń, otarć czy zadrapań, należy je niezwłocznie oczyścić i zabezpieczyć, aby zapobiec wniknięciu wirusa.
Osoby, które miały już kurzajki, powinny być szczególnie ostrożne, aby nie doprowadzić do auto-zakażenia. Po dotknięciu kurzajki, nawet w celu jej oceny, należy dokładnie umyć ręce. Należy unikać drapania, skubania czy próby samodzielnego usuwania zmian skórnych, ponieważ może to prowadzić do rozprzestrzenienia wirusa na inne części ciała lub do zakażenia bakteryjnego. Wszelkie niepokojące zmiany skórne powinny być konsultowane z lekarzem.
Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które mogą zapobiegać zakażeniom, w tym tym prowadzącym do rozwoju brodawek płciowych oraz niektórych nowotworów. Choć szczepienia te nie chronią przed wszystkimi typami wirusa HPV, mogą znacząco zmniejszyć ryzyko infekcji i jej konsekwencji. Konsultacja z lekarzem może pomóc w ocenie, czy szczepienie jest wskazane w danym przypadku. Regularne badania kontrolne skóry mogą pomóc we wczesnym wykryciu nowych zmian i podjęciu odpowiednich działań zapobiegawczych.