„`html
Od czego są kurzajki? Kompleksowy przewodnik po przyczynach i leczeniu brodawek wirusowych
Kurzajki, znane również jako brodawki wirusowe, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą stanowić źródło dyskomfortu, bólu, a także powodować kompleksy. Zrozumienie, od czego są kurzajki, jest kluczowe do skutecznego zapobiegania im i ich leczenia. W niniejszym artykule przyjrzymy się dogłębnie przyczynom powstawania tych nieestetycznych zmian skórnych, metodom ich identyfikacji oraz dostępnym terapiom.
Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za powstawanie kurzajek, jest niezwykle rozpowszechniony. Istnieje ponad 100 jego typów, z których niektóre mają predyspozycje do atakowania określonych obszarów skóry. Wirus ten łatwo przenosi się przez bezpośredni kontakt, a także pośrednio, poprzez zanieczyszczone powierzchnie, takie jak podłogi w publicznych miejscach, ręczniki czy narzędzia kosmetyczne. Warto wiedzieć, że infekcja HPV nie zawsze objawia się natychmiast; okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy.
Wiele osób zastanawia się, dlaczego jedni są bardziej podatni na zakażenie wirusem HPV niż inni. Odpowiedź tkwi w kondycji układu odpornościowego. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne, czy też będące w okresie rekonwalescencji, są bardziej narażone na rozwój kurzajek. Równie ważna jest kondycja skóry – uszkodzenia, otarcia czy maceracja naskórka ułatwiają wirusowi wniknięcie do organizmu.
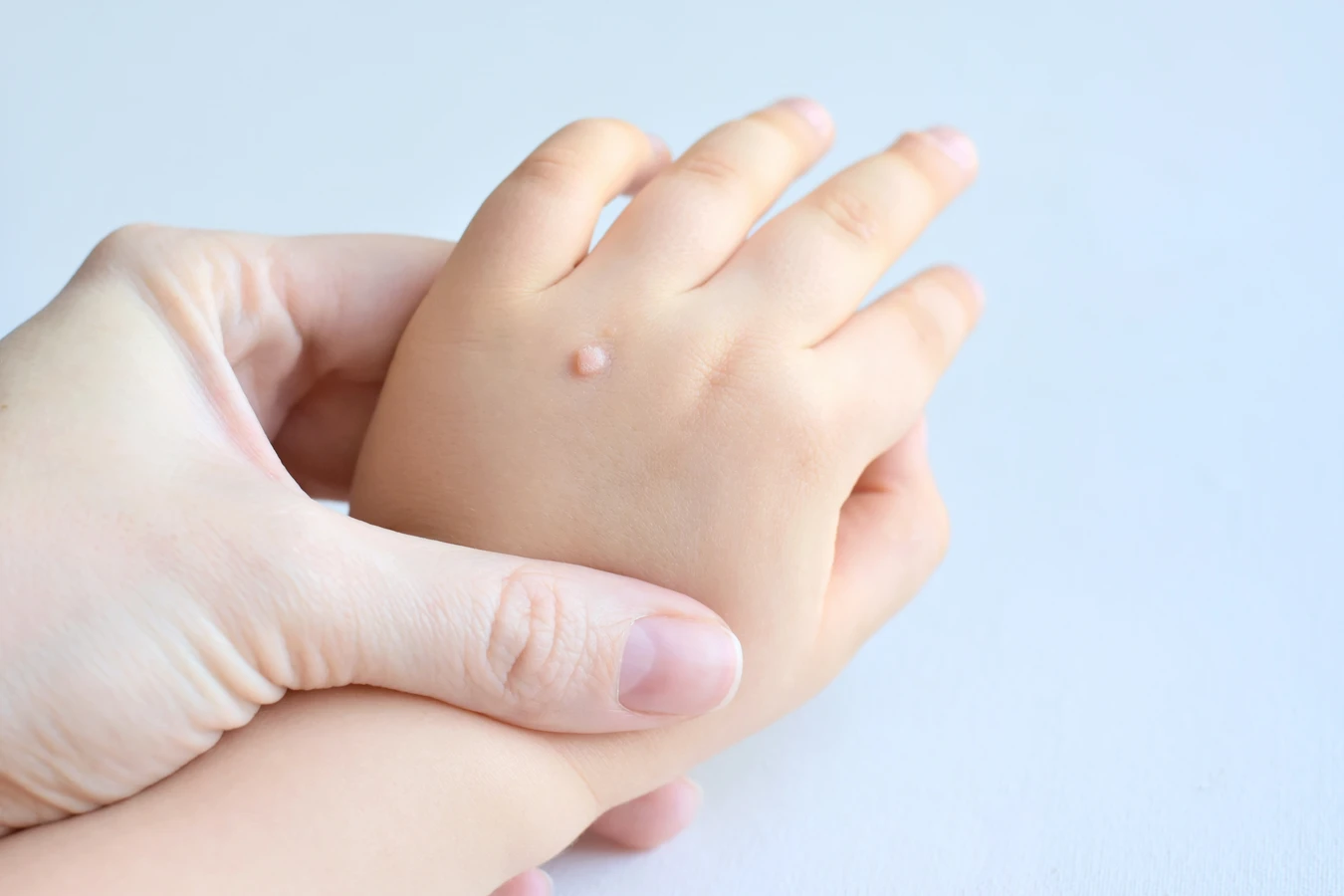
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Ten niewielki patogen, należący do rodziny Papillomaviridae, ma zdolność do infekowania komórek nabłonka skóry i błon śluzowych, prowadząc do ich niekontrolowanego namnażania się i tworzenia charakterystycznych zmian, które potocznie nazywamy kurzajkami. Wirus ten jest niezwykle zaraźliwy i występuje w wielu odmianach, z których każda może preferować inne miejsca na ciele i wywoływać nieco odmienne typy brodawek. Na przykład, niektóre typy HPV są odpowiedzialne za brodawki zwykłe, lokalizujące się najczęściej na dłoniach i stopach, podczas gdy inne mogą powodować brodawki płaskie lub nawet te zlokalizowane w okolicach intymnych.
Przenoszenie wirusa HPV odbywa się głównie drogą bezpośredniego kontaktu skóra do skóry. Dotknięcie zainfekowanej osoby lub powierzchni, na której znajdują się cząsteczki wirusa, może prowadzić do zakażenia. Szczególnie sprzyjające warunkom do zakażenia są miejsca wilgotne i ciepłe, takie jak baseny, sauny, szatnie czy siłownie. Ułatwieniem dla wirusa jest również uszkodzona skóra – drobne ranki, skaleczenia, pęknięcia naskórka stają się dla niego „drzwiami wejściowymi”. Warto podkreślić, że obecność wirusa na skórze nie zawsze oznacza natychmiastowe pojawienie się kurzajki. Okres inkubacji może być bardzo zmienny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że ustalenie dokładnego źródła zakażenia bywa trudne.
Kolejnym istotnym czynnikiem wpływającym na podatność do zakażenia i rozwój brodawek jest stan układu immunologicznego. Osoby z prawidłowo funkcjonującym systemem odpornościowym często potrafią skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Natomiast u osób z obniżoną odpornością, spowodowaną na przykład chorobami autoimmunologicznymi, terapiami immunosupresyjnymi, cukrzycą, czy też po prostu stresem i niedoborem snu, wirus ma znacznie większe szanse na rozwój i manifestację w postaci kurzajek. W takiej sytuacji brodawki mogą być liczniejsze, trudniejsze do usunięcia, a także częściej nawracać.
Czynniki zwiększające ryzyko rozwoju brodawek
Poza samym wirusem HPV, istnieje szereg czynników, które mogą znacząco zwiększyć prawdopodobieństwo zachorowania na kurzajki, jak również wpłynąć na ich przebieg i trudność w leczeniu. Zrozumienie tych czynników pozwala na wdrożenie odpowiednich działań profilaktycznych i unikanie sytuacji sprzyjających infekcji. Szczególnie narażone są osoby, które często narażają swoją skórę na kontakt z potencjalnymi źródłami zakażenia, a jednocześnie posiadają pewne predyspozycje, które ułatwiają wirusowi „zadomowienie się” w organizmie. Dlatego tak ważne jest, aby zwracać uwagę nie tylko na higienę, ale także na ogólny stan zdrowia i kondycję skóry.
Jednym z kluczowych czynników ryzyka jest osłabienie układu odpornościowego. Długotrwały stres, niedobór snu, niewłaściwa dieta, brak aktywności fizycznej, a także przebiegające choroby przewlekłe lub przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów czy w leczeniu chorób autoimmunologicznych) znacząco obniżają zdolność organizmu do walki z infekcjami wirusowymi. W takiej sytuacji wirus HPV, który często jest obecny w środowisku, łatwiej znajduje podatny grunt do rozwoju. Dotyczy to również osób zakażonych wirusem HIV.
Kolejnym istotnym aspektem jest stan skóry. Nawet niewielkie uszkodzenia naskórka, takie jak skaleczenia, zadrapania, otarcia, pęknięcia skóry (szczególnie na stopach w okresie zimowym) czy maceracja naskórka spowodowana długotrwałym kontaktem z wodą (np. u osób pracujących w zawodach wymagających częstego moczenia rąk), stanowią bramę dla wirusa. Wirus HPV jest oportunistyczny i chętnie wykorzystuje każdą okazję do wniknięcia w głąb skóry. Dlatego tak ważne jest odpowiednie dbanie o skórę, nawilżanie jej i ochrona przed urazami. Szczególnie narażone są miejsca, gdzie skóra jest cieńsza lub bardziej podatna na uszkodzenia.
Warto również wymienić czynniki związane ze stylem życia i zachowaniami:
- Częste korzystanie z miejsc publicznych o podwyższonym ryzyku zakażenia, takich jak baseny, sauny, siłownie, łaźnie publiczne, czy sale gimnastyczne, zwłaszcza bez odpowiedniego obuwia ochronnego.
- Dzielenie się przedmiotami osobistymi, takimi jak ręczniki, klapki, czy narzędzia do pielęgnacji stóp, z osobami zakażonymi.
- Wspólne korzystanie z przestrzeni publicznych, gdzie wirus może przetrwać na powierzchniach, takich jak podłogi czy poręcze.
- Zaniedbania higieniczne, takie jak nieregularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi.
- Obgryzanie paznokci lub skórek wokół nich, co może prowadzić do mikrourazów i łatwiejszego przenoszenia wirusa na inne części ciała.
- Noszenie obcisłego obuwia, które może powodować mikrourazy i macerację skóry stóp, sprzyjając infekcji wirusem HPV.
Jak rozpoznać kurzajki od innych zmian skórnych?
Kurzajki, choć charakterystyczne, mogą być mylone z innymi zmianami skórnymi, co może prowadzić do nieprawidłowego leczenia lub opóźnienia właściwej terapii. Kluczowe jest zwrócenie uwagi na ich wygląd, lokalizację, a także towarzyszące objawy. Wczesne i prawidłowe rozpoznanie pozwala na szybsze wdrożenie skutecznego leczenia i zapobiega potencjalnym powikłaniom. Dermatolog jest w stanie postawić trafne rozpoznanie, jednak świadomość pewnych cech pomaga pacjentowi w pierwszym etapie identyfikacji.
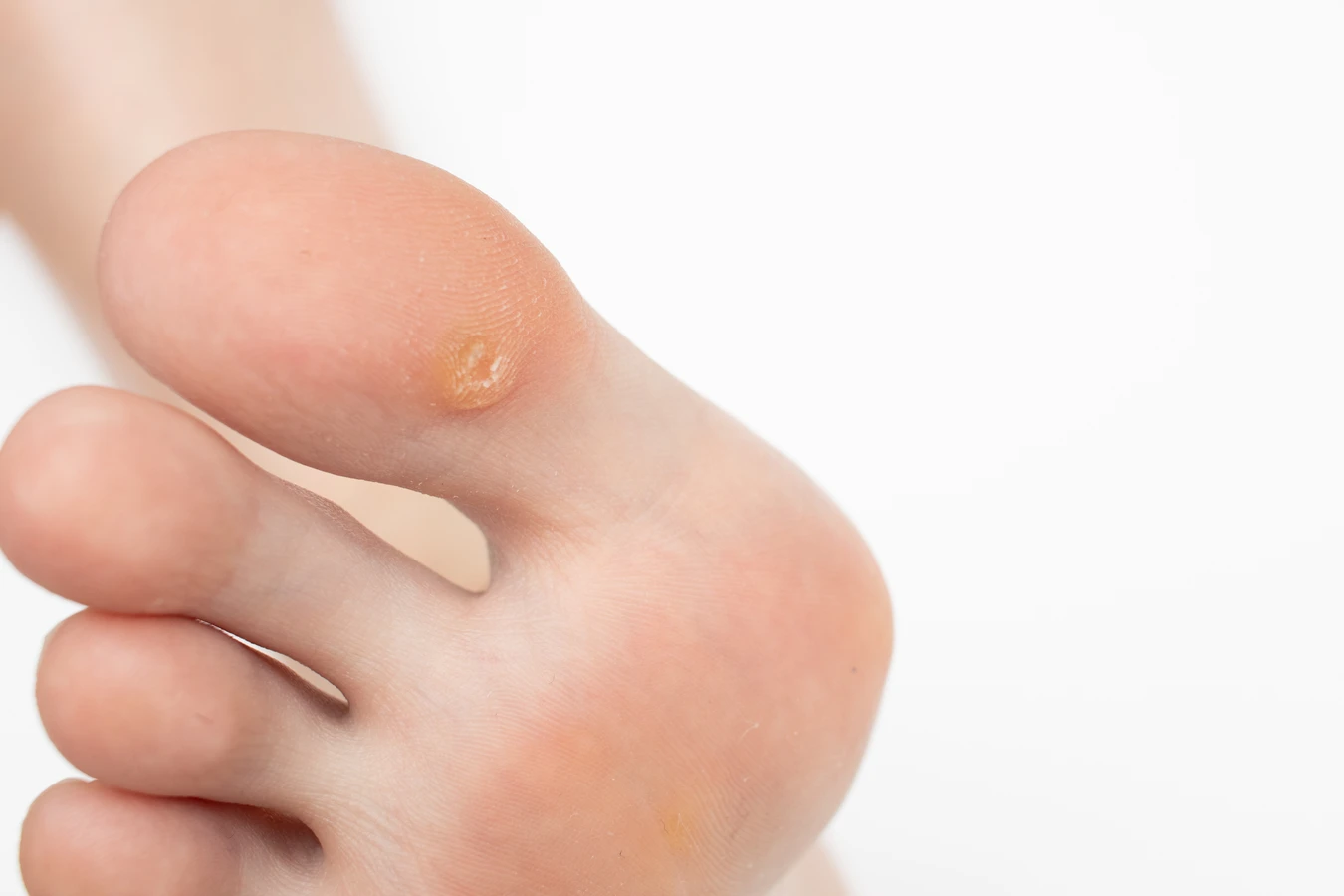
Najczęściej spotykane kurzajki zwykłe charakteryzują się szorstką, nierówną powierzchnią, często o grudkowatej strukturze. Mogą mieć kolor od cielistego, przez szary, aż po brązowy. Na ich powierzchni można czasem dostrzec drobne, czarne punkciki, które są zakrzepniętymi naczyniami krwionośnymi – są to bardzo charakterystyczne cechy odróżniające je od innych zmian. Lokalizują się najczęściej na palcach, dłoniach, łokciach, kolanach, ale mogą pojawić się również w innych miejscach. Czasami mogą być bolesne, zwłaszcza gdy uciskają na nerwy lub znajdują się w miejscach obciążanych, jak podeszwa stopy (kurzajki podeszwowe).
Kurzajki podeszwowe, czyli te zlokalizowane na stopach, często wrastają do wewnątrz pod wpływem nacisku podczas chodzenia, przez co mogą być płaskie i pokryte grubą warstwą zrogowaciałego naskórka. Ich odróżnienie od modzeli czy odcisków może być trudniejsze. W przypadku kurzajek podeszwowych charakterystyczne czarne punkciki mogą być mniej widoczne lub ukryte pod grubszą warstwą skóry. Ból przy chodzeniu jest często pierwszym objawem, który skłania do wizyty u lekarza.
Warto również wiedzieć o innych rodzajach brodawek, które mogą być mylone z kurzajkami:
- Brodawki płaskie: są mniejsze, gładkie, nieco uniesione ponad powierzchnię skóry, często o cielistym lub lekko brązowawym zabarwieniu. Zwykle pojawiają się na twarzy, szyi, dłoniach i przedramionach.
- Brodawki nitkowate: są to cienkie, wydłużone narośla, które najczęściej pojawiają się w okolicach ust, nosa, na powiekach i szyi.
- Brodawki mozaikowe: są to skupiska drobnych brodawek, tworzące większą, często bolesną zmianę, najczęściej na stopach.
- Odciski i modzele: są to zrogowacenia skóry powstałe w wyniku nadmiernego nacisku lub tarcia. Różnią się od kurzajek brakiem charakterystycznych czarnych punkcików i zazwyczaj mają bardziej jednolitą strukturę.
- Znaczki starcze (plamy soczewicowate): są to łagodne zmiany skórne związane z wiekiem, które mają płaską, często brązowawą powierzchnię i nie mają cech brodawek wirusowych.
- Zmiany łagodne i złośliwe: w rzadkich przypadkach inne zmiany skórne, takie jak brodawki łojotokowe, czy nawet zmiany przednowotworowe lub nowotworowe, mogą przypominać kurzajki. Dlatego w przypadku wątpliwości, szczególnie gdy zmiana szybko rośnie, zmienia kolor, krwawi lub jest nietypowa, należy skonsultować się z lekarzem.
Profilaktyka i zapobieganie rozprzestrzenianiu się kurzajek
Choć całkowite uniknięcie kontaktu z wirusem HPV jest trudne ze względu na jego powszechność, istnieją skuteczne metody profilaktyki, które mogą znacznie zmniejszyć ryzyko zakażenia i rozprzestrzeniania się kurzajek. Kluczowe jest stosowanie zasad higieny osobistej, unikanie sytuacji sprzyjających infekcji oraz dbanie o kondycję skóry i układu odpornościowego. Wprowadzenie tych prostych zasad do codziennego życia może przynieść wymierne korzyści w zapobieganiu tej uciążliwej dolegliwości.
Podstawą profilaktyki jest utrzymanie wysokiego poziomu higieny osobistej. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z osobami, u których podejrzewamy obecność kurzajek, jest niezwykle ważne. Należy unikać dotykania twarzy, nosa czy ust brudnymi rękami. Warto również pamiętać o higienie stóp – regularne mycie i osuszanie tej części ciała, szczególnie po wizycie na basenie czy pod prysznicem w miejscach publicznych, jest kluczowe. Noszenie czystego obuwia i częste jego zmienianie również ma znaczenie.
Szczególną uwagę należy zwrócić na miejsca publiczne o podwyższonym ryzyku zakażenia. W trakcie korzystania z basenów, saun, łaźni, szatni czy siłowni, zawsze należy nosić klapki lub inne obuwie ochronne. Unikajmy również pożyczania ręczników, klapek czy innych przedmiotów higieny osobistej od innych osób. Po powrocie do domu, rzeczy takie jak ręczniki czy pościel powinny być prane w wysokiej temperaturze. Warto również zadbać o higienę narzędzi do pielęgnacji ciała, takich jak pilniki czy cążki, dezynfekując je po każdym użyciu.
Dodatkowe wskazówki dotyczące profilaktyki:
- Chroń skórę przed uszkodzeniami. Staraj się unikać skaleczeń, otarć i pęknięć skóry. W przypadku drobnych ran, należy je szybko oczyścić i zabezpieczyć plastrem.
- Dbaj o nawilżenie skóry. Sucha i popękana skóra jest bardziej podatna na infekcje. Regularne stosowanie kremów nawilżających, zwłaszcza po kontakcie z wodą lub detergentami, może pomóc w utrzymaniu jej bariery ochronnej.
- Unikaj obgryzania paznokci i skórek. Te nawyki prowadzą do mikrourazów, które ułatwiają wirusowi wniknięcie do organizmu.
- Wzmacniaj układ odpornościowy. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i redukcja stresu to kluczowe elementy wspierające naturalne mechanizmy obronne organizmu.
- W przypadku posiadania kurzajek, unikaj ich drapania, gryzienia czy próby samodzielnego usuwania. Może to prowadzić do rozprzestrzenienia wirusa na inne obszary ciała lub do powstania nowych zmian.
- Wspomagaj leczenie kurzajek u domowników. Jeśli ktoś w rodzinie ma kurzajki, należy zwrócić szczególną uwagę na higienę wspólnych przestrzeni i przedmiotów, aby zapobiec zakażeniu innych członków rodziny.
Metody leczenia kurzajek i kiedy zgłosić się do lekarza
Istnieje wiele metod leczenia kurzajek, a wybór odpowiedniej zależy od lokalizacji, wielkości, liczby brodawek, a także od indywidualnych predyspozycji pacjenta. Niektóre zmiany ustępują samoistnie, jednak często proces ten trwa miesiącami, a nawet latami. W wielu przypadkach konieczne jest wspomaganie organizmu i przyspieszenie procesu leczenia. Ważne jest, aby podchodzić do terapii z cierpliwością i konsekwencją, a w razie wątpliwości lub braku poprawy, niezwłocznie skonsultować się z lekarzem.
Domowe sposoby leczenia kurzajek często opierają się na preparatach dostępnych bez recepty, zawierających substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe złuszczanie zrogowaciałej warstwy naskórka, w której znajduje się wirus. Stosowanie tych preparatów wymaga regularności i cierpliwości. Należy dokładnie zapoznać się z instrukcją stosowania, aby uniknąć podrażnień zdrowej skóry wokół kurzajki. Czasami zaleca się wcześniejsze zmiękczenie skóry w ciepłej wodzie i delikatne opiłowanie powierzchni brodawki.
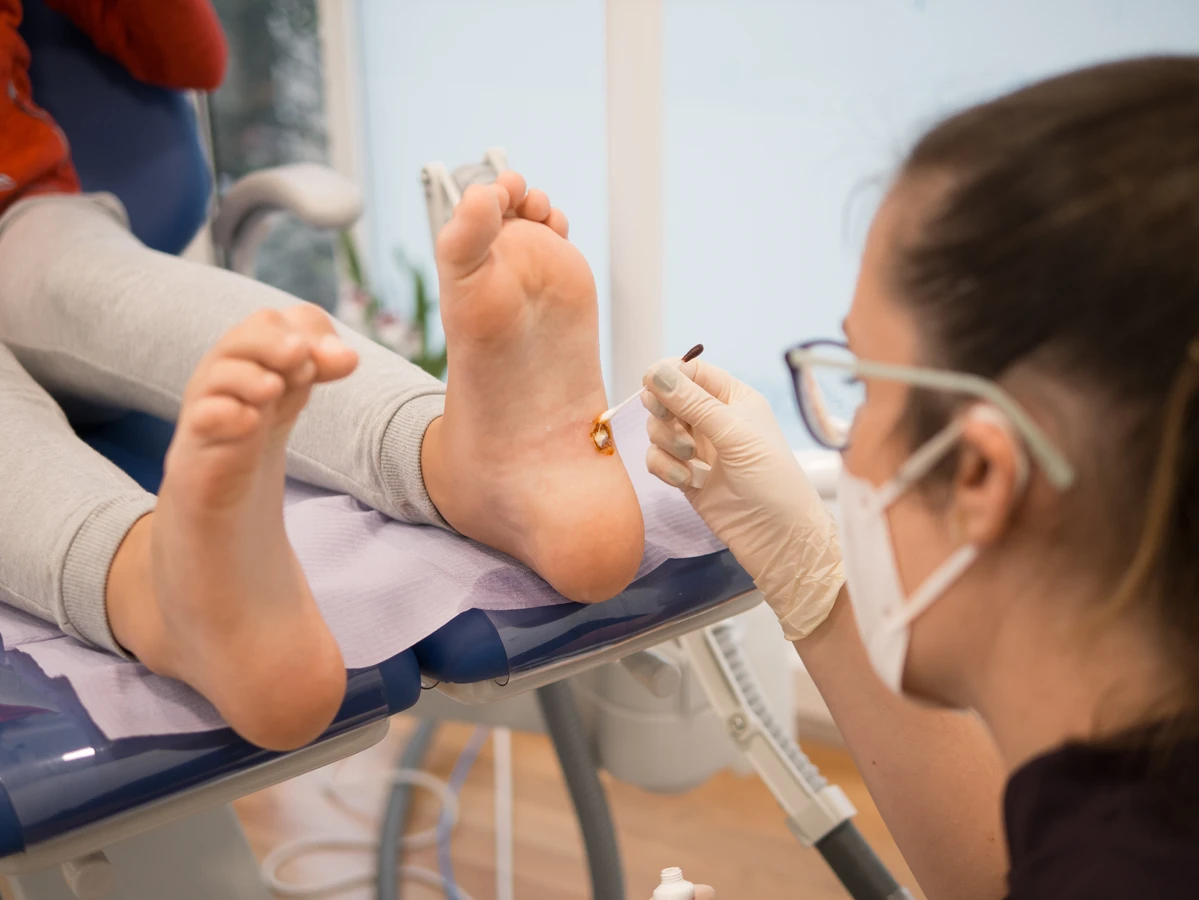
W przypadku trudniejszych do leczenia zmian, lekarz może zaproponować bardziej zaawansowane metody. Krioterapia, czyli wymrażanie brodawek ciekłym azotem, jest jedną z najczęściej stosowanych procedur w gabinetach lekarskich. Niska temperatura powoduje zniszczenie komórek zainfekowanych wirusem. Zabieg może być bolesny i wymagać kilku powtórzeń. Inne metody obejmują elektrokoagulację (wypalanie prądem), laseroterapię (niszczenie brodawki wiązką lasera) lub łyżeczkowanie (chirurgiczne usunięcie brodawki). Wybór metody zależy od wskazań medycznych i preferencji pacjenta.
Warto wiedzieć, kiedy zgłosić się do lekarza w przypadku kurzajek:
- Gdy kurzajki pojawiają się nagle, w dużej liczbie lub szybko się rozprzestrzeniają.
- Gdy brodawki są bardzo bolesne, krwawią, sączą się lub wykazują oznaki stanu zapalnego (zaczerwienienie, obrzęk, ciepło).
- Gdy kurzajki zlokalizowane są w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych lub na paznokciach.
- Gdy brodawki nie reagują na leczenie domowe lub dostępne bez recepty preparaty.
- Gdy pacjent ma obniżoną odporność (np. choroby autoimmunologiczne, cukrzyca, przyjmowanie leków immunosupresyjnych) i obawia się powikłań.
- Gdy pojawia się wątpliwość co do charakteru zmiany skórnej – czy jest to rzeczywiście kurzajka, czy inna, potencjalnie groźniejsza zmiana.
- Gdy kurzajki nawracają pomimo przeprowadzonego leczenia.
W przypadku wątpliwości lub gdy domowe sposoby leczenia okazują się nieskuteczne, zawsze warto skonsultować się z lekarzem rodzinnym lub dermatologiem. Specjalista będzie w stanie postawić prawidłową diagnozę, ocenić stopień zaawansowania zmian i dobrać najskuteczniejszą metodę leczenia, minimalizując ryzyko powikłań i nawrotów.
„`