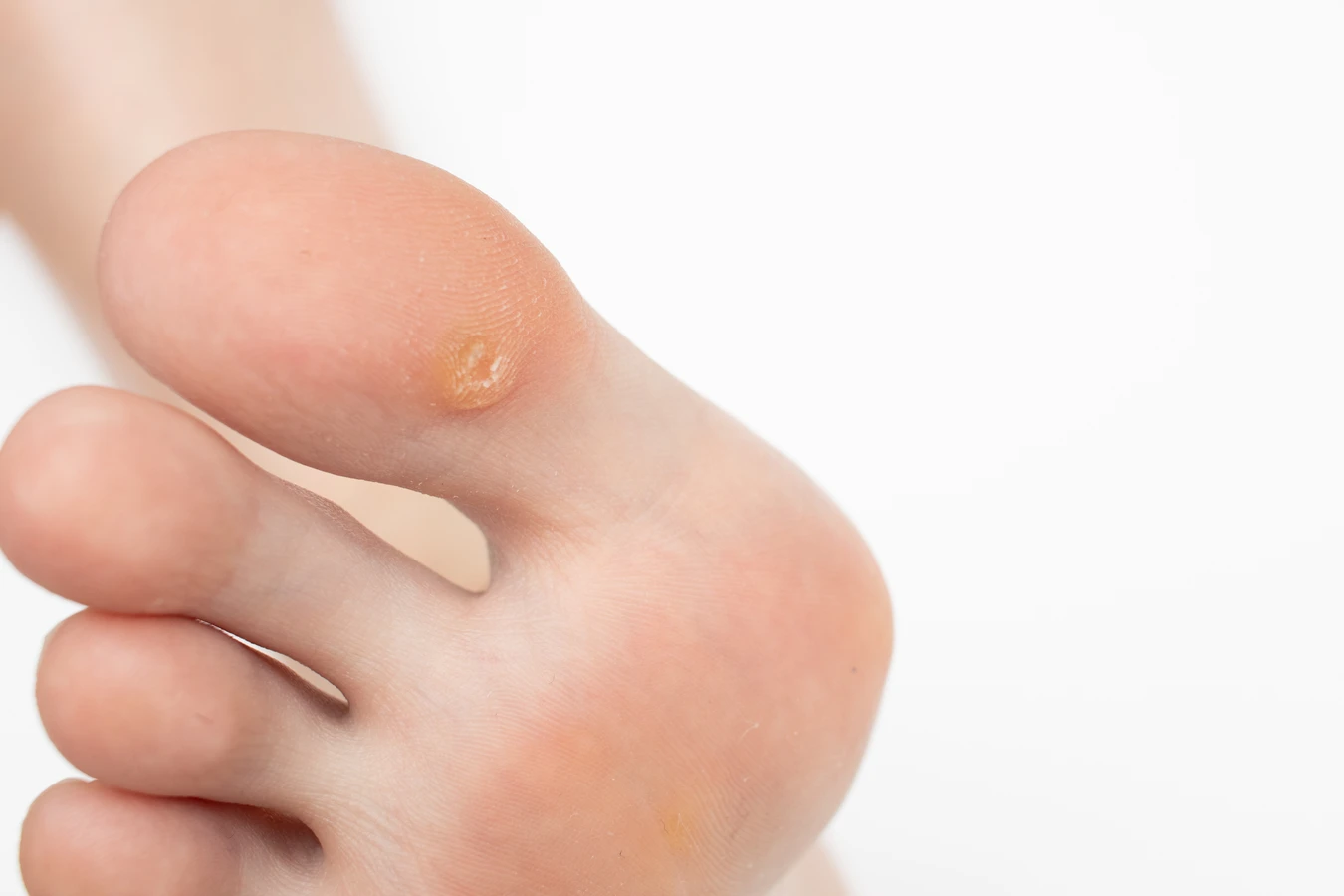
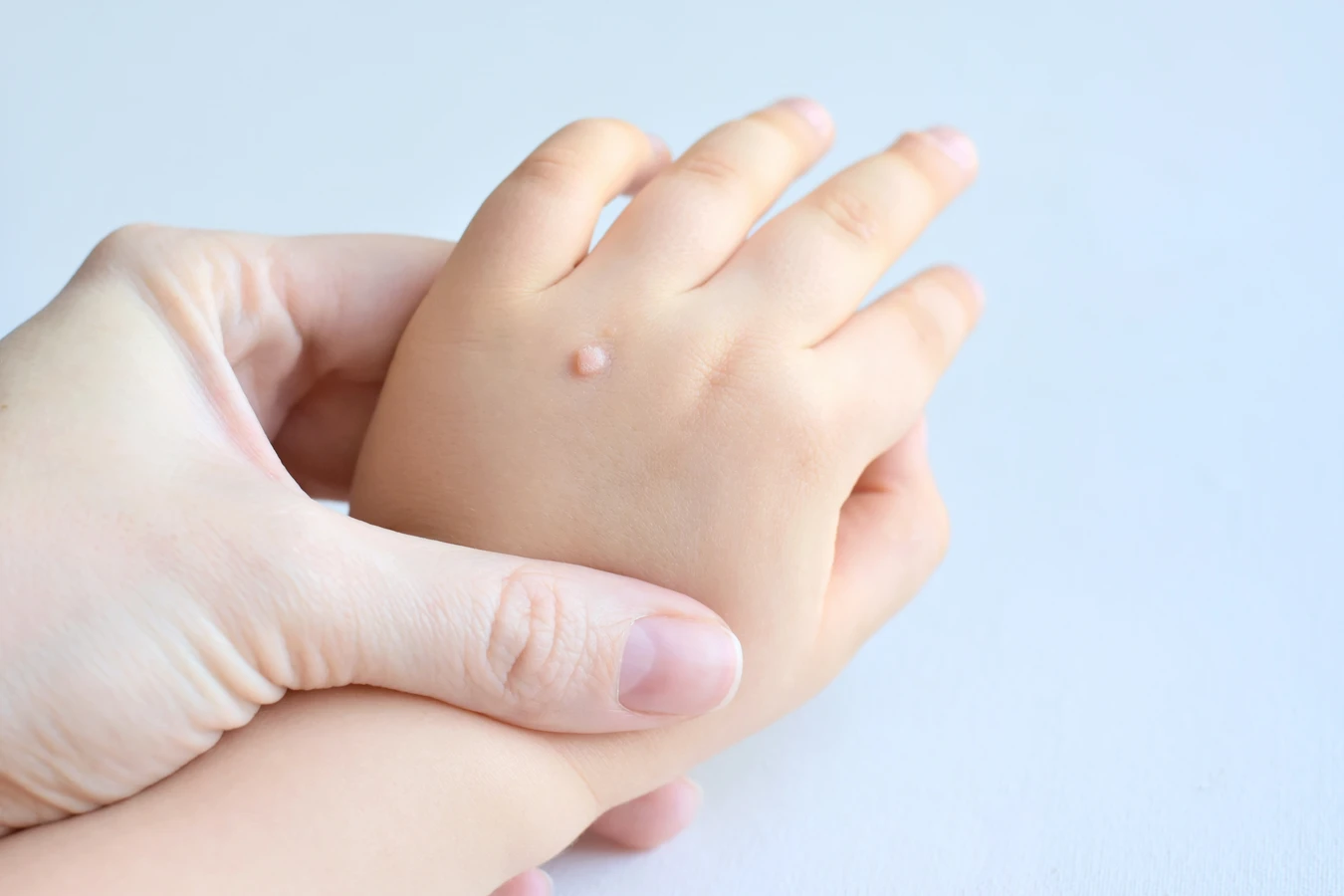
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, których geneza jest ściśle związana z infekcją wirusową. Głównym sprawcą tych nieestetycznych narośli jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Warto podkreślić, że istnieje ponad sto typów tego wirusa, a poszczególne jego odmiany odpowiadają za powstawanie różnych rodzajów brodawek w różnych lokalizacjach na ciele. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych i podeszwowych, podczas gdy inne mogą lokalizować się w okolicach narządów płciowych, wywołując tzw. kłykciny kończyste.
Infekcja wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z przedmiotami, na których wirus przetrwał. Wirus ten jest niezwykle odporny i potrafi przetrwać w wilgotnym środowisku przez pewien czas. Dlatego też miejsca takie jak baseny, sauny, szatnie czy siłownie stanowią potencjalne ogniska zakażenia. Nawet drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry, mogą stanowić bramę wejścia dla wirusa. Po wniknięciu do komórek naskórka, wirus HPV namnaża się, prowadząc do niekontrolowanego wzrostu komórek i w konsekwencji do powstania widocznej brodawki.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U osób z silnym systemem immunologicznym organizm często samodzielnie eliminuje wirusa, co może prowadzić do samoistnego zanikania kurzajek po pewnym czasie. Niestety, u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub stresu, infekcja może się rozwijać i utrzymywać przez długi okres, skutkując powstawaniem licznych i trudnych do usunięcia brodawek. Dzieci, ze względu na często jeszcze nie w pełni wykształcony układ odpornościowy, są szczególnie podatne na zakażenie wirusem HPV i rozwój kurzajek.
Jak wirus HPV prowadzi do powstawania kurzajek na skórze
Mechanizm, poprzez który wirus brodawczaka ludzkiego (HPV) wywołuje powstawanie kurzajek, jest fascynujący i opiera się na specyficznej interakcji między wirusem a komórkami naskórka. Po wniknięciu do organizmu, zazwyczaj przez mikrouszkodzenia skóry, wirus HPV infekuje keratynocyty – podstawowe komórki budujące naskórek. Wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, co prowadzi do zaburzenia jej normalnego cyklu życiowego i podziałów komórkowych. Zamiast prawidłowo dojrzewać i złuszczać się, zainfekowane komórki zaczynają się nadmiernie mnożyć.
Nadmierna proliferacja keratynocytów skutkuje powstaniem charakterystycznej, wyniosłej zmiany skórnej, którą potocznie nazywamy kurzajką. Wirus HPV wpływa również na proces rogowacenia, czyli naturalnego procesu tworzenia się warstwy ochronnej skóry. W przypadku brodawek, proces ten jest zaburzony, co może prowadzić do powstania twardej, często chropowatej powierzchni zmiany. W zależności od typu wirusa i lokalizacji zakażenia, kurzajki mogą przybierać różne formy. Brodawki zwykłe, najczęściej spotykane na palcach i dłoniach, są zazwyczaj niewielkie, twarde i mają nierówną powierzchnię. Brodawki podeszwowe, które pojawiają się na stopach, mogą być bolesne, ponieważ rosną do wewnątrz pod wpływem nacisku podczas chodzenia.
Warto zaznaczyć, że okres inkubacji wirusa HPV, czyli czas od momentu zakażenia do pojawienia się widocznych objawów, może być bardzo zróżnicowany. Może trwać od kilku tygodni do nawet kilku miesięcy, a czasem nawet dłużej. To sprawia, że często trudno jest jednoznacznie wskazać moment i miejsce, gdzie doszło do pierwotnego zakażenia. Dodatkowo, nawet po skutecznym usunięciu istniejących brodawek, istnieje ryzyko nawrotu infekcji, jeśli wirus przetrwał w organizmie lub doszło do ponownego zakażenia.
Czynniki sprzyjające rozwojowi kurzajek u dzieci i dorosłych
Rozwój kurzajek nie jest jedynie kwestią kontaktu z wirusem HPV, ale także podatności organizmu oraz obecności pewnych czynników, które ułatwiają wirusowi namnażanie się i wywoływanie zmian skórnych. Jednym z kluczowych czynników jest ogólny stan układu odpornościowego. Osoby z osłabioną odpornością, niezależnie od przyczyny, są znacznie bardziej narażone na rozwój i utrzymywanie się infekcji HPV. Może to być związane z chorobami autoimmunologicznymi, przyjmowaniem leków immunosupresyjnych po przeszczepach narządów, czy też z obecnością wirusa HIV.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, ze względu na wciąż rozwijający się układ odpornościowy, są grupą szczególnie podatną na zakażenia wirusem HPV. Ich organizm może mieć większe trudności z efektywnym zwalczaniem wirusa, co sprzyja powstawaniu i szerzeniu się brodawek. U osób starszych, odporność może być naturalnie osłabiona, co również może zwiększać ryzyko pojawienia się kurzajek. Innym ważnym czynnikiem jest wilgotne środowisko. Wirus HPV doskonale rozwija się w ciepłych i wilgotnych warunkach, dlatego miejsca takie jak baseny, prysznice, sauny czy szatnie sportowe są idealnymi miejscami do jego transmisji.
Uszkodzenia skóry stanowią kolejną istotną przesłankę do rozwoju kurzajek. Nawet najmniejsze skaleczenie, zadrapanie, otarcie czy suchość skóry, szczególnie na dłoniach i stopach, mogą stworzyć otwartą drogę dla wirusa do wniknięcia w głąb naskórka. Warto również wspomnieć o pewnych nawykach, które mogą zwiększać ryzyko zakażenia i rozprzestrzeniania się brodawek. Na przykład, obgryzanie paznokci lub skórek wokół nich może prowadzić do przenoszenia wirusa z innych części ciała lub z zakażonych powierzchni na skórę palców, gdzie łatwiej o powstanie brodawek. Podobnie, drapanie istniejących kurzajek może prowadzić do rozsiewu wirusa na inne obszary skóry.
- Osłabienie układu odpornościowego z różnych przyczyn.
- Młody wiek, zwłaszcza okres dzieciństwa i dojrzewania.
- Częste przebywanie w wilgotnych i ciepłych środowiskach.
- Drobne urazy i uszkodzenia skóry, takie jak skaleczenia czy otarcia.
- Nawracające podrażnienia skóry, na przykład spowodowane noszeniem nieodpowiedniego obuwia.
- Kontakty z osobami zakażonymi wirusem HPV.
- Niska higiena osobista w miejscach publicznych, takich jak baseny czy siłownie.
- Obgryzanie paznokci i skórek, co ułatwia przenoszenie wirusa.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na dbaniu o ogólny stan zdrowia i odporność organizmu. Kluczowe jest zachowanie zasad higieny, zwłaszcza w miejscach publicznych, gdzie wirus może łatwo się rozprzestrzeniać. Należy unikać bezpośredniego kontaktu bosej stopy z podłogą w basenach, saunach, łaźniach czy na salach gimnastycznych. Zawsze warto nosić klapki lub inne obuwie ochronne w takich miejscach. Po skorzystaniu z takich obiektów, należy dokładnie umyć stopy i zadbać o ich wysuszenie.
Ważne jest również unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, gąbki czy pilniki do paznokci, które mogą być nośnikiem wirusa. Dbając o skórę, należy starać się unikać jej uszkodzeń. W przypadku drobnych skaleczeń czy otarć, należy je szybko oczyścić i zabezpieczyć opatrunkiem, aby zapobiec wniknięciu wirusa. Regularne nawilżanie skóry, szczególnie w okolicach dłoni i stóp, może pomóc w utrzymaniu jej w dobrym stanie i zmniejszyć podatność na infekcje. Osoby, które mają tendencję do obgryzania paznokci lub skórek, powinny starać się wyeliminować ten nawyk, ponieważ może on ułatwiać przenoszenie wirusa.
Wzmocnienie układu odpornościowego jest niezwykle istotne w profilaktyce kurzajek. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu to fundamenty silnego systemu immunologicznego. W niektórych przypadkach, szczególnie u osób z grupy ryzyka, lekarz może rozważyć szczepienie przeciwko wirusowi HPV, które chroni przed najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi również za niektóre rodzaje brodawek. Pamiętajmy, że nawet jeśli pojawi się pojedyncza kurzajka, należy unikać jej drapania czy wyciskania, aby nie doprowadzić do jej rozprzestrzenienia się na inne części ciała.
Jakie są rodzaje kurzajek i czym się charakteryzują
Kurzajki, mimo że wszystkie wywoływane są przez wirus HPV, mogą przyjmować różne formy i lokalizować się w różnych miejscach na ciele. Zrozumienie tych różnic jest pomocne zarówno w diagnostyce, jak i w doborze odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, potocznie nazywane kurzajkami, które zazwyczaj pojawiają się na palcach, dłoniach i stopach. Mają one chropowatą, nierówną powierzchnię i mogą być pojedyncze lub występować w skupiskach. Często są lekko wypukłe i mogą mieć kolor zbliżony do koloru skóry lub być nieco ciemniejsze.
Brodawki podeszwowe, jak sama nazwa wskazuje, lokalizują się na podeszwach stóp. Ich rozwój jest utrudniony przez nacisk podczas chodzenia, co powoduje, że często rosną do wewnątrz, w głąb skóry. Mogą być bardzo bolesne i utrudniać chodzenie. Ich powierzchnia bywa gładka, a obecność drobnych czarnych kropek, będących zatartymi naczyńkami krwionośnymi, jest charakterystycznym objawem. Brodawki płaskie są zazwyczaj mniejsze, gładkie i lekko wyniesione ponad powierzchnię skóry, często o żółtawym lub brązowawym zabarwieniu. Najczęściej pojawiają się na twarzy, szyi, rękach i kolanach, szczególnie u dzieci i młodzieży. Ze względu na niewielkie rozmiary, mogą być początkowo niezauważalne.
Brodawki okołopaznokciowe to szczególnie uciążliwy rodzaj kurzajek, które rozwijają się wokół paznokci u rąk i stóp. Mogą być bolesne, powodować zniekształcenie paznokci i utrudniać ich pielęgnację. Ich obecność zwiększa ryzyko zakażenia bakteryjnego. Rzadziej występujące, ale istotne są brodawki narządów płciowych, czyli kłykciny kończyste. Są one przenoszone drogą płciową i mogą pojawiać się w okolicach narządów płciowych, odbytu oraz jamy ustnej. Niektóre typy wirusa HPV odpowiedzialne za kłykciny kończyste są powiązane z podwyższonym ryzykiem rozwoju raka szyjki macicy, prącia czy odbytu.
- Brodawki zwykłe (verruca vulgaris) – najczęściej na dłoniach, palcach, z chropowatą powierzchnią.
- Brodawki podeszwowe (verruca plantaris) – na podeszwach stóp, często bolesne, rosnące do wewnątrz.
- Brodawki płaskie (verruca plana) – małe, gładkie, lekko wyniesione, często na twarzy i rękach.
- Brodawki nitkowate (verruca filiformis) – wydłużone, cienkie narośla, najczęściej na szyi i twarzy.
- Brodawki mozaikowe – skupiska małych brodawek tworzące większą zmianę.
- Brodawki okołopaznokciowe – rozwijające się wokół paznokci.
Kiedy należy zgłosić się do lekarza w przypadku kurzajek
Choć kurzajki są zazwyczaj zmianami łagodnymi i często można je z powodzeniem leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Przede wszystkim, jeśli masz wątpliwości co do charakteru zmiany skórnej i nie jesteś pewien, czy jest to rzeczywiście kurzajka, konsultacja lekarska jest niezbędna. Tylko lekarz może postawić prawidłową diagnozę i wykluczyć inne, potencjalnie groźniejsze schorzenia, które mogą przypominać kurzajki, takie jak niektóre formy nowotworów skóry.
Szczególną ostrożność powinny zachować osoby z cukrzycą lub problemami z krążeniem obwodowym. U tych pacjentów nawet niewielkie uszkodzenia skóry mogą prowadzić do poważnych powikłań, dlatego wszelkie zmiany skórne, w tym kurzajki, powinny być konsultowane z lekarzem. Podobnie, w przypadku pojawienia się kurzajek w miejscach intymnych, niezbędna jest wizyta u lekarza, ponieważ mogą to być kłykciny kończyste, wymagające specjalistycznego leczenia i diagnostyki pod kątem chorób przenoszonych drogą płciową. Niektóre typy wirusa HPV odpowiedzialne za brodawki narządów płciowych mogą zwiększać ryzyko rozwoju nowotworów.
Jeśli kurzajki są liczne, szybko się rozprzestrzeniają, są bardzo bolesne, krwawią lub powodują znaczny dyskomfort i utrudniają codzienne funkcjonowanie, również warto zgłosić się do lekarza. Długotrwałe, oporne na leczenie domowe kurzajki mogą wymagać bardziej zaawansowanych metod terapeutycznych, takich jak krioterapia, elektrokoagulacja, laserowe usuwanie brodawek czy leczenie farmakologiczne z wykorzystaniem silniejszych preparatów. Lekarz, po ocenie sytuacji, dobierze najskuteczniejszą metodę leczenia, która zapewni szybkie i bezpieczne pozbycie się problemu. Niektóre typy kurzajek, np. na twarzy, mogą wymagać szczególnej ostrożności i interwencji lekarza, aby uniknąć blizn.
Leczenie kurzajek i sposoby ich usuwania
Metody leczenia kurzajek są zróżnicowane i zależą od wielkości, lokalizacji, liczby brodawek oraz indywidualnej sytuacji pacjenta. Wiele przypadków można skutecznie leczyć w warunkach domowych, stosując preparaty dostępne w aptekach. Należą do nich maści i płyny zawierające substancje keratolityczne, takie jak kwas salicylowy czy mocznik, które zmiękczają i stopniowo usuwają zrogowaciałą tkankę kurzajki. Popularne są również plastry z kwasem salicylowym, które zapewniają skoncentrowane działanie na zmianę.
Krioterapia, czyli zamrażanie brodawek za pomocą ciekłego azotu, jest jedną z najczęściej stosowanych metod w gabinetach lekarskich i kosmetycznych. Niska temperatura niszczy komórki brodawki, prowadząc do jej obumarcia i odpadnięcia. Zabieg ten jest zazwyczaj skuteczny, ale może wymagać kilku powtórzeń. Elektrokoagulacja polega na usuwaniu kurzajki za pomocą prądu elektrycznego, który ścina białka w tkance brodawki, powodując jej zniszczenie. Metoda ta jest skuteczna, ale może pozostawiać niewielkie blizny. Laserowe usuwanie brodawek wykorzystuje skoncentrowaną wiązkę światła do odparowania tkanki brodawki.
W niektórych przypadkach, szczególnie przy opornych na leczenie kurzajkach, lekarz może zastosować leczenie farmakologiczne. Może to obejmować stosowanie preparatów zawierających immunomodulatory, które stymulują układ odpornościowy do walki z wirusem HPV, lub iniekcje do wnętrza brodawki. W przypadku brodawek narządów płciowych konieczne jest leczenie farmakologiczne, często z zastosowaniem specjalistycznych maści antywirusowych, oraz diagnostyka w kierunku chorób przenoszonych drogą płciową. Niezależnie od wybranej metody, ważne jest, aby uzbroić się w cierpliwość, ponieważ leczenie kurzajek może być procesem długotrwałym, a nawroty są możliwe.
- Domowe metody z użyciem preparatów z kwasem salicylowym lub mocznikiem.
- Krioterapia – zamrażanie brodawek ciekłym azotem.
- Elektrokoagulacja – usuwanie za pomocą prądu elektrycznego.
- Laserowe usuwanie brodawek.
- Leczenie farmakologiczne preparatami stymulującymi odporność.
- Chirurgiczne wycięcie, stosowane w rzadkich przypadkach.
- Terapia fotodynamiczna.